Kroonilise südamepuudulikkusega täiskasvanud patsiendi käsitlus esmatasandil
SISSEJUHATUS
Kroonilise südamepuudulikkuse (KSP) korral väheneb südame võime efektiivselt töötada – tavaliselt tekib südamepuudulikkus (SP) pika aja jooksul ja kulgeb krooniliselt. Kroonilise südamepuudulikkusega patsientide arv arenenud riikides suureneb.
Selle põhjus on elanikkonna vananemine ja meditsiini kiire areng, mis on parandanud teatud südamehaiguste prognoosi (nt südame isheemiatõbi, klapihaigused, hüpertooniatõbi, kodade virvendusarütmia) ja patsientide elumust. Südamepuudulikkuse levimuseks peetakse Euroopas 1–2% elanikkonnast. Vanusega suureneb kroonilise südamepuudulikkuse esinemissagedus ja üle 70-aastastel esineb see kliiniline sündroom juba ≥ 10% (1). Täpne ülevaade südamepuudulikkuse haigestumusest Eestis puudub, kuid eespool toodud arvutustest lähtudes võiks Eestis südamepuudulikkusega patsiente olla umbes 30 000.
Südamepuudulikkusega patsientide pikaajaline prognoos on halb:
50% raske südamepuudulikkusega patsientidest sureb ühe aasta jooksul (2). Patsientide prognoos halveneb iga korduva haiglaravi episoodiga. Seetõttu on oluline ennetada südamepuudulikkuse teket ja selle olemasolul hospitaliseerimisi. Korduvate hospitaliseerimiste peamine põhjus on kroonilise südamepuudulikkuse dekompenseerumine, mille sagedasim põhjus on alaravi, mis võib olla tingitud nii patsientide puudulikust ravisoostumusest kui ka arsti korraldatud suboptimaalsest ravist. Uuringud on näidanud, et kõige enam on alaravitud just kliiniliselt raskema südamepuudulikkusega patsiendid, kelle puhul on tõenduspõhiste ravimite kasutamine näidanud suurimat kasu sündroomi kliinilisele kulule ja prognoosile (3).
Eesti Haigekassa 2018. aasta auditi „Südamepuudulikkusega patsientide ravi kvaliteet“ tulemuste põhjal vajavad kroonilise südamepuudulikkuse diagnoosimine (sh funktsionaalse raskusastme hindamine) ja ravi Eestis ühtlustamist (4). Valdavalt diagnoosivad ja ravivad kroonilise südamepuudulikkusega patsiente Eestis perearstid. Seetõttu otsustati luua ravijuhend, mis keskendub südamepuudulikkuse käsitlusele esmatasandil.
*
Ravijuhendis käsitletakse kroonilise südamepuudulikkuse diagnostikat, mittefarmakoloogilist ja farmakoloogilist ravi ning südamepuudulikkusega patsiendi jälgimist ja liikumist tervishoiusüsteemis. Ravijuhend on mõeldud perearstidele ja -õdedele, sisearstidele ning teistele ambulatoorses arstiabis kroonilise SP või selle kahtlusega patsientidega tegelevatele tervishoiutöötajatele.
Ravijuhend annab suunised, kellel kahtlustada kroonilist südamepuudulikkust, milliseid uuringuid teha diagnoosi kinnitamiseks, millised on südamepuudulikkuse medikamentoosse ja mittemedikamentoosse ravi põhimõtted, kuidas SP-ga patsienti tõhusamalt jälgida ning ravida ja millal on vaja suunata SP-ga patsient edasi kardioloogi vastuvõtule.
Ravijuhend ei käsitle laste südamepuudulikkust, ägedat südamepuudulikkust, kroonilise SP-ga patsiendi ravi ning täiendavaid uuringuid kardioloogi juures ja statsionaaris. Olulisemad tulemusnäitajad on suremus, haigusspetsiifiline hospitaliseerimine, sümptomite esinemine (perifeersed tursed, õhupuudus, väsimus), NYHA klass, kehaline võimekus, töövõimelisus, ravi katkestama sundivad kõrvaltoimed, ravisoostumus, elukvaliteet, patsiendi rahulolu ja ressursikasutus.
Ravijuhendi soovitused lähtuvad tõenduspõhiste uuringute tulemustest ja kliinilisest praktikast. Siiski ei võta ravijuhend tervishoiutöötajalt individuaalset vastutust teha õigeid raviotsuseid lähtuvalt konkreetsest patsiendist.
Tervisekassa (end Eesti Haigekassa) ettepanekul algatas Tartu Ülikooli ravijuhendite püsisekretariaat 2020. aastal ravijuhendi koostamise teemal „Kroonilise südamepuudulikkuse diagnostika ja ravi“. Teemaalgatusel konsulteeriti Eesti Kardioloogide Seltsiga, seejärel korrigeeriti ravijuhendi pealkirja ja eesmärki ning otsustati koostada esmatasandile orienteeritud ravijuhend.
Töörühma kaasati kroonilise südamepuudulikkusega patsientidega tegelevad spetsialistid (sh kardioloogid, perearstid, sisehaiguste arst), Eesti Haigekassa esindaja ja patsientide esindaja. Konsultandina osales koosolekul taastusravi käsitlevate kliiniliste küsimuste arutelu juures taastusraviarst. Eesti Haigekassa ravijuhendite nõukoda (RJNK) kinnitas töörühma liikmete lõpliku koosseisu 30.03.2020.
Juhendi koostamist koordineeris Tartu Ülikooli meditsiiniteaduste valdkonna ravijuhendite püsisekretariaat. Püsisekretariaadi eestvõttel kogunesid juhendi koostajad esimest korda 13. mail 2020. Ravijuhendite püsisekretariaadist nõustas juhendi koostajaid metoodiliselt Tatjana Meister. 25. juunil 2020 kinnitati käsitlusala, mis sisaldas 21 kliinilist PICO-formaadis küsimust ja 4 tervishoiukorralduslikku küsimust. Ravijuhendi koostamise käigus ilmnes vajadus ravijuhendi käsitlusalasse veel kahe kliinilise küsimuse lisamiseks.
Ravijuhendi koostajate huvide deklaratsioonide kokkuvõte, käsitlusala, täisversioon, tõendusmaterjali kokkuvõtted ja soovituste koostamise tabelid, rakenduskava ja koosolekute protokollid on kättesaadavad veebiaadressil www. ravijuhend.ee.
Ravijuhendi koostamisel lähtuti „Eesti ravijuhendite koostamise käsiraamatu“ (2020) põhimõtetest (5). Kliiniliste küsimuste arutamiseks ja soovituste sõnastamiseks, tervishoiukorralduslikele küsimustele vastamiseks ja juhendi muude materjalide (patsiendi infovoldik, juhendi rakenduskava) arutamiseks pidas töörühm üheksa koosolekut. Lisaks toimusid koosolekutevahelisel ajal töörühma liikmete e-arutelud. Iga koosoleku alguses vaadati läbi töörühma ja sekretariaadi liikmete võimalike huvide konfliktide deklaratsioonid ja veenduti otsustajate kallutamatuses. Koosolek oli otsustusvõimeline, kui kohal oli vähemalt 3/4 töörühma liikmetest. Enamasti olid koosolekute otsused üksmeelsed, vajadusel korraldas töörühma juht hääletuse. Eriarvamusele jäänud töörühma liikme arvamus dokumenteeriti ja seda arvestati soovituse tugevuse määramisel.
Enne ravijuhendi lõplikku kinnitamist retsenseerisid ravijuhendit välised eksperdid ja see läbis avaliku tagasisideringi. Pärast kinnitamist uuendatakse ravijuhendit asjakohase informatsiooni lisandumisel või viie aasta pärast.
Kroonilise südamepuudulikkuse diagnoosimine
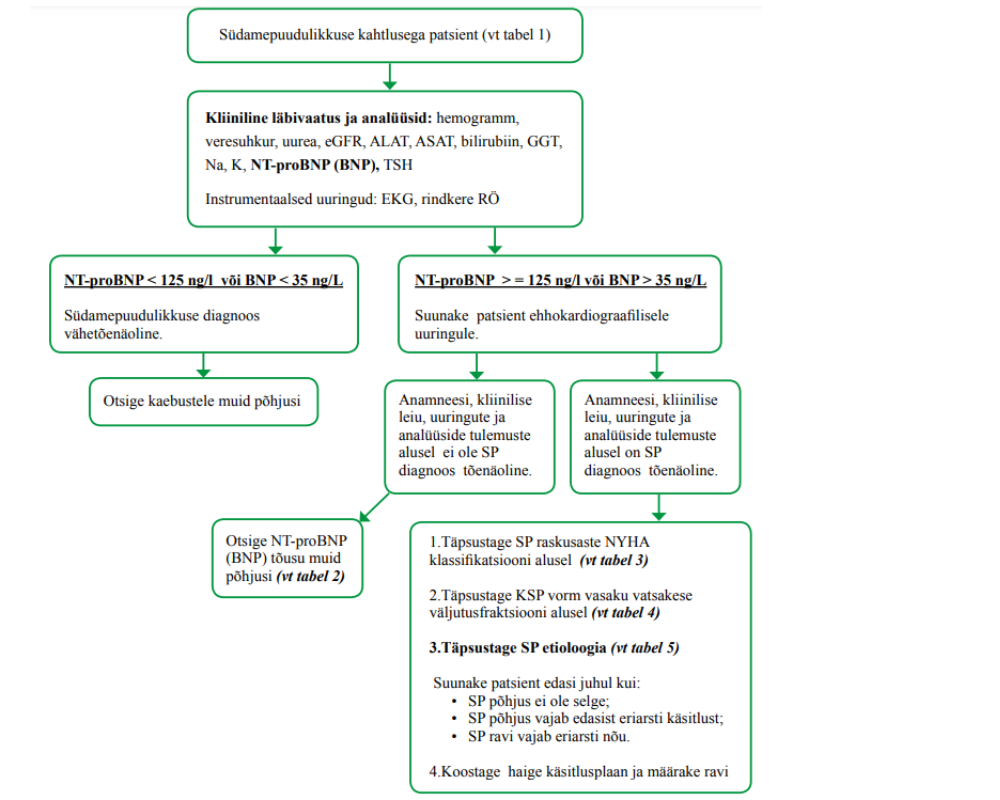
1. Määrake kõigil südamepuudulikkuse kahtlusega patsientidel NT-proBNP. Kui NT-proBNP ei ole kättesaadav, siis määrake BNP. Täpsemaid juhiseid kroonilise südamepuudulikkuse diagnoosimiseks vt lisast 1 „Kroonilise südamepuudulikkuse diagnostika algoritm“.
Tugev positiivne soovitus, mõõdukas tõendatuse aste
2. NT-proBNP/BNP tõusul võivad olla ka muud põhjused:
• äge koronaarsündroom
• tahhükardiline rütmihäire
• müokardiit
• hüpertroofiline või restriktiivne kardiomüopaatia
• südamekontusioon
• südameklapi haigus
• kaasasündinud südamerike
• südameoperatsioon
• vasaku vatsakese hüpertroofia
• pulmonaalhüpertensioon
• krooniline neeruhaigus
• kopsupõletik
• sepsis
• ajuinfarkt
• subarahnoidaalne hemorraagia
• maksapuudulikkus
• paraneoplastiline sündroom
• krooniline obstruktiivne kopsuhaigus
• raske põletus
• aneemia
• türeotoksikoos
• diabeetiline ketoatsidoos
• kõrge igaPraktiline soovitus
3. Kroonilise südamepuudulikkuse diagnoosi püstitamisel võtke arvesse patsiendi anamneesi, läbivaatuse ja uuringute tulemusi.
Praktiline soovitus
4. Südamepuudulikkuse välistamise piir stabiilses seisus kroonilise südamepuudulikkuse kahtlusega patsiendil on NTproBNP < 125 ng/l ja BNP < 35 ng/l.
Praktiline soovitus
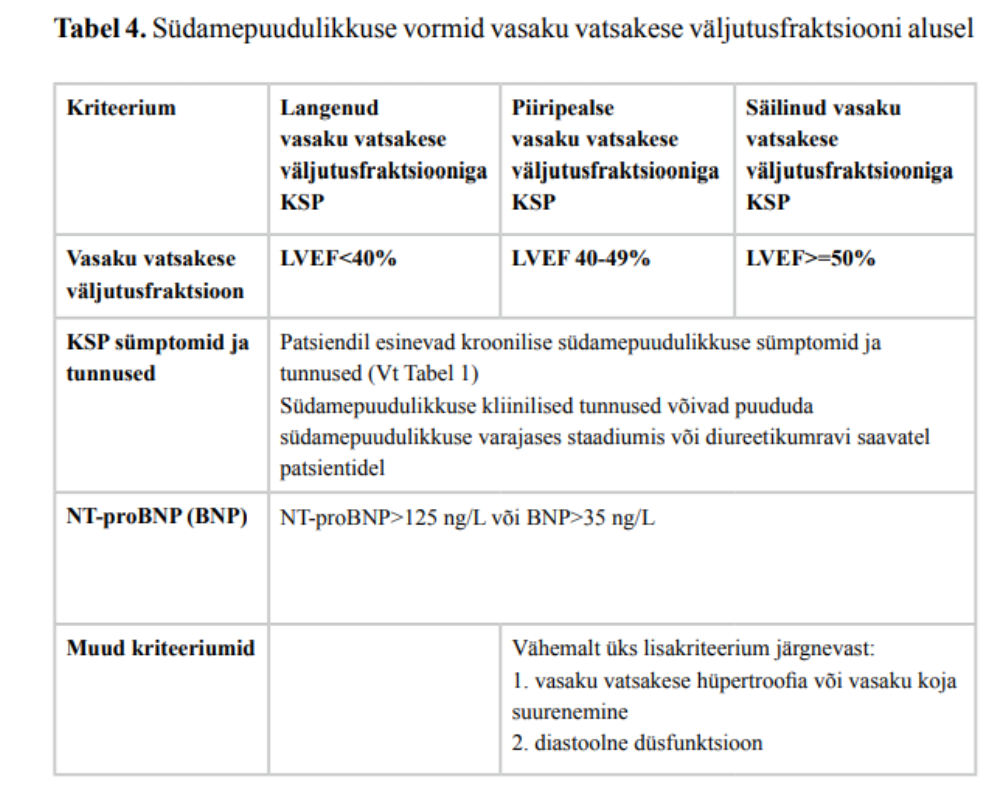
5. Südamepuudulikkuse kahtlusega patsiendil tehke ehhokardiograafia südamepuudulikkuse etioloogia täpsustamiseks ja südamepuudulikkuse vormide eristamiseks vasaku vatsakese väljutusfraktsiooni alusel.
Praktiline soovitus
6. Kliiniliselt stabiilsetel ambulatoorsetel kroonilise südamepuudulikkusega patsientidel ärge määrake rutiinselt NT-proBNPd (BNPd) haiguse kulu dünaamiliseks hindamiseks.
Tugev negatiivne soovitus, madal tõendatuse aste
7. Kaaluge NT-proBNP (BNP) korduvat määramist nendel kroonilise südamepuudulikkusega patsientidel, kelle seisundi halvenemise põhjus jääb ebaselgeks.
Praktiline soovitus
8. Südamepuudulikkuse kahtlusega patsiendil ja edaspidi kroonilise südamepuudulikkusega patsiendi dünaamilisel jälgimisel eelistage sama natriureetilise peptiidi määramist.
Praktiline soovitus
Kroonilise südamepuudulikkusega patsiendi mittemedikamentoosne ravi
9. Küsitlege kroonilise südamepuudulikkusega patsienti toitumisharjumuste, sh vedeliku- ja soolatarbimise teemal.
Praktiline soovitus
10. Kroonilise südamepuudulikkusega patsientidele ei ole üldjuhul vaja soovitada keedusoola tarbimise piiramist, kui selleks ei ole muud põhjust (nt arteriaalne hüpertensioon).
Nõrk negatiivne soovitus, väga madal tõendatuse aste
11. Nõustage diureetikumiravil kroonilise südamepuudulikkusega patsienti soolatarbimise piiramisega kaasneva hüponatreemia riski suhtes.
Praktiline soovitus
12. Kroonilise südamepuudulikkusega patsiendile ei ole üldjuhul vaja soovitada vedelikutarbimise piiramist.
Nõrk negatiivne soovitus, väga madal tõendatuse aste
13. Soovitage kroonilise südamepuudulikkusega patsiendil jälgida end järgmiste sümptomite suhtes:
• kehakaalu tõus
• õhupuuduse süvenemine
• perifeersed tursedTugev positiivne soovitus, madal tõendatuse aste
14. Hüpervoleemilisele patsiendile soovitage vedelikutarbimise piiramist 1,5–2,0 liitrini ööpäevas.
Tugev positiivne soovitus, mõõdukas tõendatuse aste
15. Soovitage kõigile kroonilise südamepuudulikkusega rasvunud patsientidele, kelle KMI ületab 35 kg/m2, kehakaalu langetamist.
Tugev positiivne soovitus, madal tõendatuse aste
16. Patsientide nõustamisel kehakaalu langetamise teemal arvestage vanusele kohandatud kehakaalu normväärtust, patsiendi enda eesmärke, tema motivatsiooni ja võimalusi kehakaalu langetamiseks.
Praktiline soovitus
17. Nõustage kõiki kroonilise südamepuudulikkusega patsiente regulaarse kehalise aktiivsuse teemal (täpsemaid soovitusi kroonilise südamepuudulikkusega patsiendi kehalise aktiivsuse osas vt lisast 3 „Kehalise aktiivsuse soovitused“).
Tugev positiivne soovitus, madal tõendatuse aste
18. Kliiniliselt stabiilsele, optimaalsel medikamentoossel ravil ja hea ravisoostumusega kroonilise südamepuudulikkusega patsiendile, kelle haiguse raskusaste vastab NYHA I–III raskusastmele, soovitage parema ravitulemuse saavutamiseks südamepuudulikkuse-spetsiifilist taastusraviprogrammi.
Tugev positiivne soovitus, mõõdukas tõendatuse aste
19. Kardiopulmonaalne taastusravi on vastunäidustatud järgmistel juhtudel:
1) mittekardiaalsed vastunäidustused
• raske üldhaigestumine
• äge haigus, palavik
• ohjamata diabeet või kilpnäärme talitlushäire
• kroonilise obstruktiivse kopsuhaiguse dekompensatsioon
• kehalist treeningut oluliselt takistav tserebrovaskulaarne või muskuloskeletaalne haigus2) kardiaalsed vastunäidustused
• ägeda koronaarsündroomi varajane faas (kaks päeva)
• ravimata eluohtlikud rütmihäired
• äge südamepuudulikkus
• atrioventrikulaarne blokaad ≥ II astmes
• äge müokardiit ja perikardiit
• sümptomaatiline aordistenoos
• raske hüpertroofiline obstruktiivne kardiomüopaatia
• intrakardiaalne tromb
• ravimata hüpertensioon
• äge veenitromboos
• äge embolism
• SP sümptomite progresseeruv süvenemine viimasel 3–5 päeval, raske SP NYHA IV raskusastmes
• olulise müokardiisheemia või rütmihäire teke väikese intensiivsusega kehalisel koormuselPraktiline soovitus
20. Südamepuudulikkusega patsiendi taastusravi peaks toimuma võimalikult patsiendi kodu lähedal.
Praktiline soovitus
21. Taastusravi vajalikkuse üle otsustab ravi juhtiv arst.
Praktiline soovitus
Kroonilise südamepuudulikkusega patsiendi medikamentoosne ravi
22. Vasaku vatsakese vähenenud väljutusfraktsiooniga südamepuudulikkusega patsientidele, kellel ei ole vastunäidustusi, määrake parema ravitulemuse saavutamiseks esmavaliku ravimina AKE inhibiitor.
Tugev positiivne soovitus, mõõdukas tõendatuse aste
23. Vasaku vatsakese vähenenud väljutusfraktsiooniga südamepuudulikkusega patsientidele, kes ei talu AKE inhibiitoreid, määrake südamepuudulikkuse näidustusega angiotensiini retseptori blokaator (ARB).
Tugev positiivne soovitus, mõõdukas tõendatuse aste
24. Üleminek AKE inhibiitorilt ARBile peab olema põhjendatud.
Praktiline soovitus
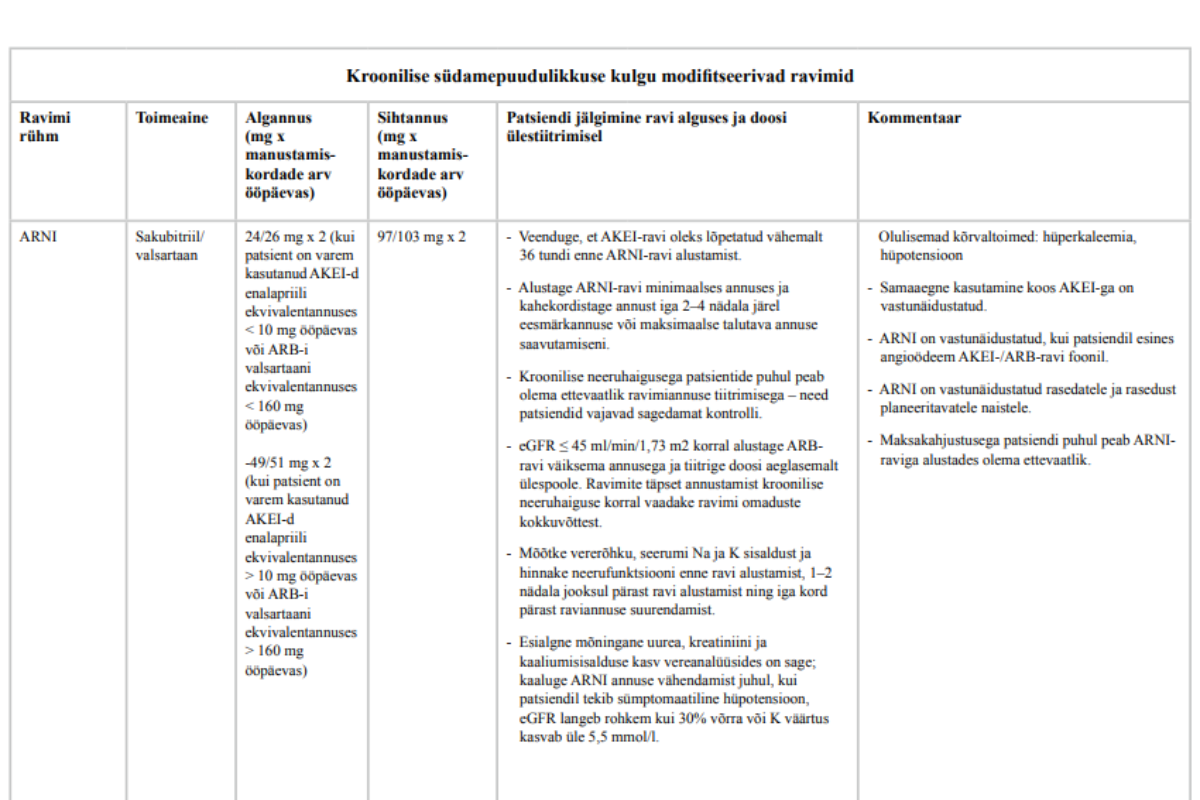
25. Vasaku vatsakese vähenenud väljutusfraktsiooniga sümptomaatilistele (alates NYHA II funktsionaalsest klassist) kroonilise südamepuudulikkusega patsientide puhul, kellel on varem kasutatud angiotensiini konverteeriva ensüümi inhibiitorit (AKEI) või südamepuudulikkuse näidustusega angiotensiini retseptori blokaatorit (ARB) ning kes seda talusid, minge vastunäidustuste puudumisel AKEI/ARB-iga ravilt üle angiotensiini retseptori blokaatori ja neprilüsiini inhibiitori kombinatsioonile (ARNI).
Nõrk positiivne soovitus, kõrge tõendatuse aste
26. Vasaku vatsakese vähenenud väljutusfraktsiooniga kroonilise südamepuudulikkusega patsientide puhul, kellel ei ole vastunäidustusi, võite kaaluda esmavalikuna angiotensiini retseptori blokaatori ja neprilüsiini inhibiitori kombinatsiooni (ARNI) määramist.
Nõrk positiivne soovitus, madal tõendatuse aste
27. Ärge kasutage ARNI koos AKEI ega ARB-iga, sest võivad tekkida ohtlikud kõrvaltoimed.
Praktiline soovitus
28. Kõigile vasaku vatsakese vähenenud väljutusfraktsiooniga kroonilise südamepuudulikkusega patsientidele, kellel ei ole vastunäidustusi, määrake parema ravitulemuse saamiseks südamepuudulikkuse näidustusega beetablokaator (BB).
Tugev positiivne soovitus, kõrge tõendatuse aste
29. Kõigile vasaku vatsakese vähenenud väljutusfraktsiooniga sümptomaatilistele (NYHA II–IV funktsionaalne klass) kroonilise südamepuudulikkusega täiskasvanud patsientidele, kellel ei ole vastunäidustusi, määrake parema ravitulemuse saamiseks mineralokortikoidide retseptorite antagonist (MRA).
Tugev positiivne soovitus, keskmine tõendatuse aste
30. Vältige MRA kasutamist või kasutage neid ettevaatlikult patsientidel, kellel esineb hüperkaleemia (K > 5 mmol/l) või neerufunktsiooni raske langus (eGFR alla 30 ml/min/1,72 m²).
Praktiline soovitus
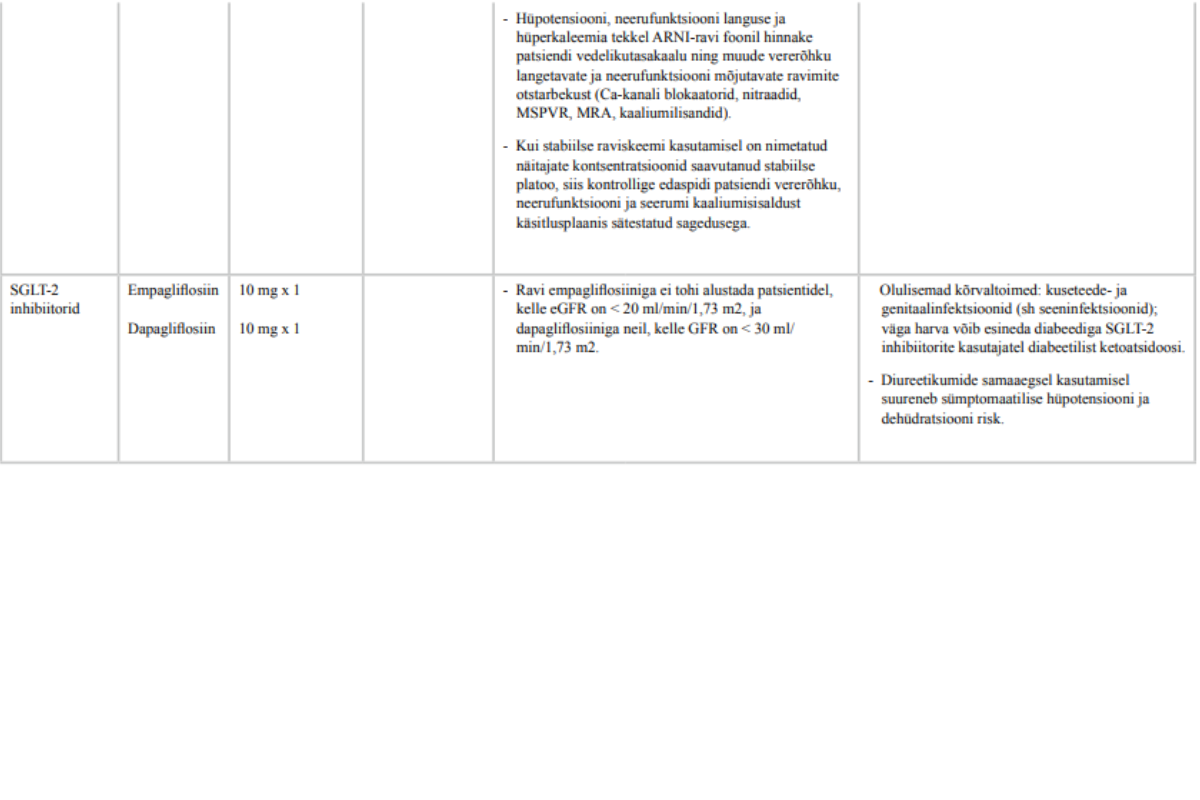
31. Vasaku vatsakese vähenenud väljutusfraktsiooniga sümptomaatilistele (alates NYHA II funktsionaalne klass) kroonilise südamepuudulikkusega patsientidele, kes on saanud ravi AKEI/ARB-i või ARNI-ga ja beetablokaatori ja mineralokortikoidide retseptorite antagonistiga maksimaalses talutavas annuses, määrake südamepuudulikkuse näidustusega SGLT-2 inhibiitor.
Tugev positiivne soovitus, kõrge tõendatuse aste
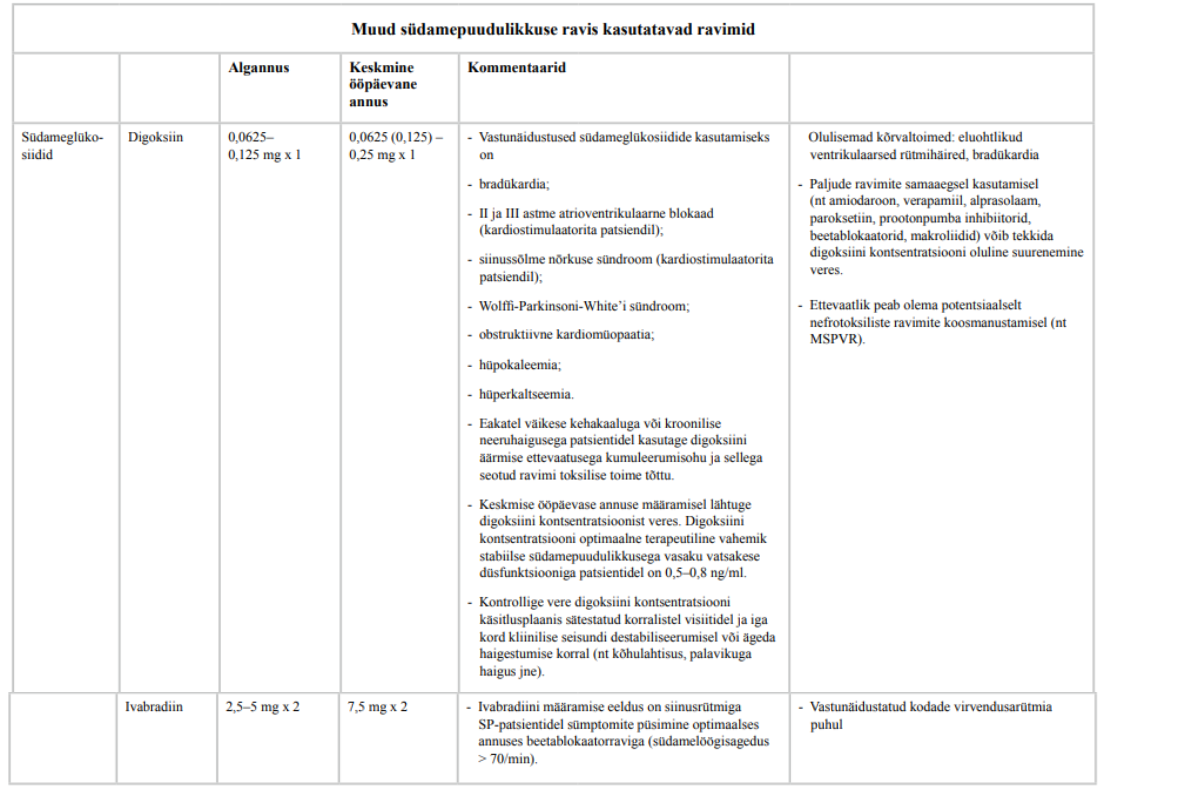
32. Vasaku vatsakese vähenenud väljutusfraktsiooniga kroonilise südamepuudulikkusega patsientide puhul, kelle südamepuudulikkuse sümptomid on vaatamata esmavaliku ravimite maksimaalses talutavas annuses kasutamisele rasked või süvenevad, kaaluge vastunäidustuste puudumisel digoksiini lisamist raviskeemi.
Nõrk positiivne soovitus, mõõdukas tõendatuse aste
33. Digoksiiniravil oleval patsiendil määrake regulaarselt digoksiini kontsentratsiooni ja kontrollige kõrvaltoimete esinemist.
Praktiline soovitus
34. Digoksiini kontsentratsioon peaks jääma vahemikku 0,5–0,8 µg/l.
Praktiline soovitus
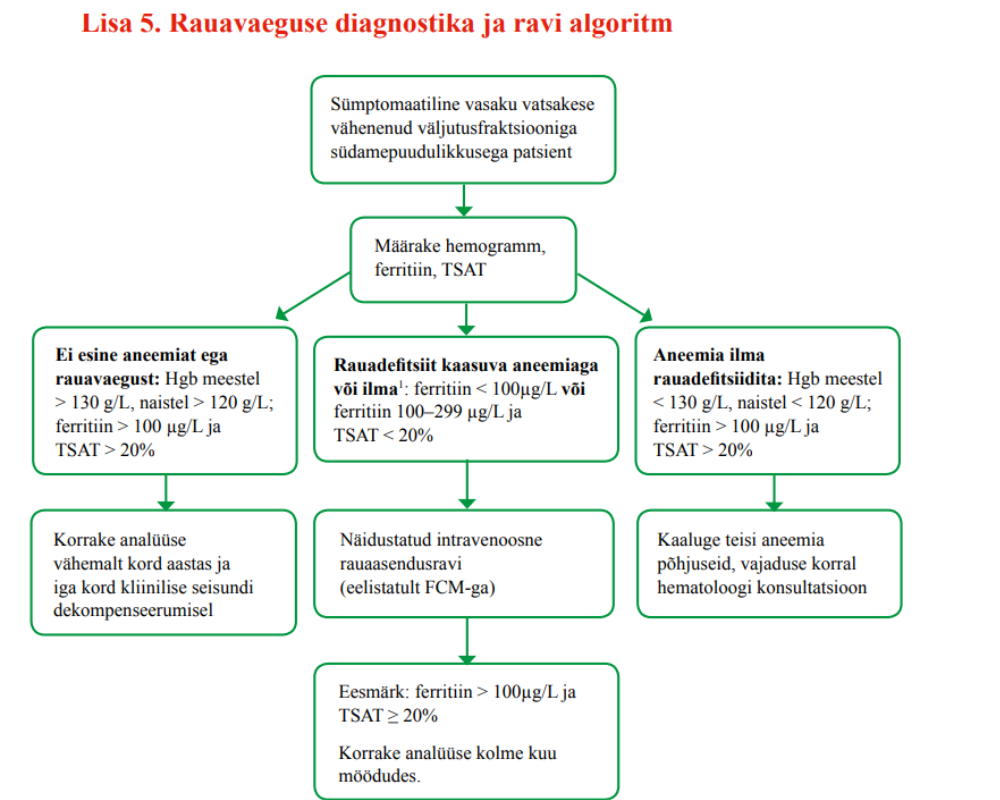
35. Vasaku vatsakese vähenenud väljutusfraktsiooniga südamepuudulikkusega patsiendil määrake rauapuuduse välistamiseks ferritiini tase ja transferriini küllastatus, kontrollige neid näitajaid vähemalt kord aastas ja iga kord kliinilise seisundi dekompenseerumisel.
Praktiline soovitus
36. Kui patsiendil esineb analüüside põhjal rauavaegus, uurige patsienti võimaliku verekaotuse suhtes (sh seedetrakti ja urogenitaaltrakti verejooks).
Praktiline soovitus
37. Kõigile vasaku vatsakese vähenenud väljutusfraktsiooniga NYHA II–IV funktsionaalse klassi kroonilise südamepuudulikkusega patsientidele, kellel esineb rauavaegus, määrake ravitulemuse parandamiseks intravenoosne rauavaeguse asendusravi. Täpsemaid soovitusi rauapuudusega kroonilise südamepuudulikkusega patsiendi käsitluse kohta vt lisast ,,Rauavaegusega kroonilise südamepuudulikkusega patsiendi käsitlus“.
Tugev positiivne soovitus, mõõdukas tõendatuse aste
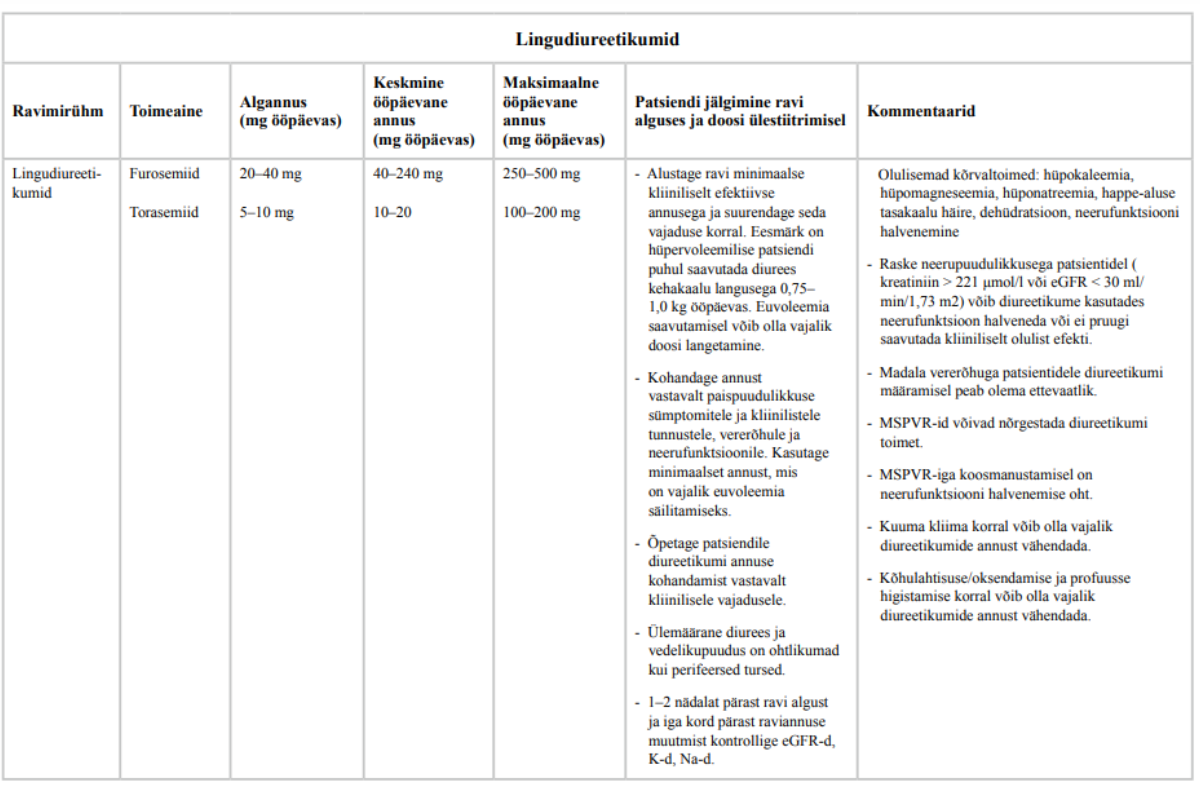
38. Kõigile kroonilise südamepuudulikkusega patsientidele, kellel esineb vedelikupeetus, määrake lingudiureetikum.
Tugev positiivne soovitus, madal tõendatuse aste
Kroonilise südamepuudulikkusega patsiendi muu ravi ja jälgimine
39. Kõigile kroonilise südamepuudulikkusega täiskasvanud patsientidele soovitage parema ravitulemuse saamiseks igaaastast gripi vastu vaktsineerimist.
Tugev positiivne soovitus, madal tõendatuse aste
40. Südamepuudulikkusega patsientidele pneumokokk-nakkuse vastu vaktsineerimise soovitamisel võite lähtuda üldistest vaktsineerimisjuhistest.
Praktiline soovitus
41. Kõigile kroonilise südamepuudulikkusega täiskasvanud patsientidele, kelle sümptomid süvenevad vaatamata optimaalsele ravile, soovitage elukvaliteedi parandamiseks palliatiivset ravi (täpsemaid soovitusi südamepuudulikkusega patsiendi palliatiivravi kohta vt lisast 6).
Tugev positiivne soovitus, keskmine tõendatuse aste
42. Palliatiivravi määramisel konsulteerige ravi juhtinud eriarstiga südamepuudulikkuse optimaalse ravi teemal.
Praktiline soovitus
43. Kõigile kroonilise südamepuudulikkusega täiskasvanud patsientidele tuleb parema ravitulemuse saamiseks koostada käsitlusplaan (vt lisa 7 „Kroonilise südamepuudulikkusega patsiendi käsitlusplaan“).
Tugev positiivne soovitus, mõõdukas tõendatuse aste
44. Kroonilise südamepuudulikkusega patsientide regulaarseks jälgimiseks käsitlusplaanis kokkulepitud intervallidega kasutage parema ravitulemuse saavutamiseks lisaks kontaktvastuvõttudele struktureeritud kaugvastuvõtte.
Tugev positiivne soovitus, mõõdukas tõendatuse aste
45. Struktureeritud kaugvastuvõtt peab sisaldama järgmiseid elemente:
* ravisoostumuse hindamine, ravimite kõrvaltoimete hindamine;
* patsiendi motiveerimine mittemedikamentoossete ravisoovituste järgimiseks;
* raviplaani ülevaatamine;
* sümptomite (tursed, õhupuudus, koormustaluvus) ja kaebuste jälgimine;
* füüsiliste parameetrite jälgimine: RR, pulss, kehakaal;
* järgmise visiidiaja kokkuleppimine.
Praktiline soovitus
*
Ravijuhendi soovitused koos tõenduse ja arutelu lühikokkuvõttega
Natriureetilised peptiidid kroonilise südamepuudulikkuse diagnoosimisel Kroonilise südamepuudulikkuse diagnoosimise teeb keeruliseks sümptomite kattuvus teiste südamehaiguste ning muude haiguste ja seisunditega (vt lisa 1 „Kroonilise südamepuudulikkuse diagnostika algoritm“).
Patsiendil võivad esineda südamepuudulikkusele iseloomulikud sümptomid (nt turse ja õhupuudus) hoopis muu kaasuva haiguse tõttu (nt krooniline obstruktiivne kopsuhaigus). Samas võib kroonilise südamepuudulikkuse diagnoos hilineda, kui häirivaid sümptomeid peetakse mõne muu varem diagnoositud kroonilise haiguse väljenduseks või lihtsalt kõrge vanusega kaasnevaks. Töörühma hinnangul vajab kroonilise südamepuudulikkuse diagnoosimise praktika Eestis ühtlustamist.
1. Määrake kõigil südamepuudulikkuse kahtlusega patsientidel NT-proBNP. Kui NT-proBNP ei ole kättesaadav, siis määrake BNP. Täpsemaid juhiseid kroonilise südamepuudulikkuse diagnoosimiseks vt lisast 1 „Kroonilise südamepuudulikkuse diagnostika algoritm“.
Tugev positiivne soovitus, mõõdukas tõendatuse aste
2. NT-proBNP/BNP tõusul võivad olla ka muud põhjused:
• äge koronaarsündroom
• tahhükardiline rütmihäire
• müokardiit
• hüpertroofiline või restriktiivne kardiomüopaatia
• südamekontusioon
• südameklapi haigus
• kaasasündinud südamerike
• südameoperatsioon
• vasaku vatsakese hüpertroofia
• pulmonaalhüpertensioon
• krooniline neeruhaigus
• kopsupõletik
• sepsis
• ajuinfarkt
• subarahnoidaalne hemorraagia
• maksapuudulikkus
• paraneoplastiline sündroom
• krooniline obstruktiivne kopsuhaigus
• raske põletus
• aneemia
• türeotoksikoos
• diabeetiline ketoatsidoos
• kõrge igaPraktiline soovitus
3. Kroonilise südamepuudulikkuse diagnoosi püstitamisel võtke arvesse patsiendi anamneesi, läbivaatuse ja uuringute tulemusi.
Praktiline soovitus
4. Südamepuudulikkuse välistamise piir stabiilses seisus kroonilise südamepuudulikkuse kahtlusega patsiendil on NTproBNP < 125 ng/l ja BNP < 35 ng/l.
Praktiline soovitus
5. Südamepuudulikkuse kahtlusega patsiendil tehke ehhokardiograafia südamepuudulikkuse etioloogia täpsustamiseks ja südamepuudulikkuse vormide eristamiseks vasaku vatsakese väljutusfraktsiooni alusel.
Praktiline soovitus
Kaheksa valideerimisuuringu andmeil oli NT-proBNP südamepuudulikkuse suhtes tundlikum kui BNP ning neist kolm uuringut näitas, et NT-proBNP tundlikkus oli kõige suurem 125 ng/l juures (16–23). Samas on ka BNP tundlikkus ja spetsiifilisus piisavalt head, et seda südamepuudulikkusega patsiendi käsitluses kasutada (16, 22).
Küll on aga NT-proBNP stabiilsem kui BNP – analüüsimaterjal säilib toatemperatuuril kolm päeva ja + 4 °C juures kuus päeva, mis on oluline nende esmatasandi tervisekeskuste jaoks, kust analüüsid kiiresti laborisse ei liigu. Erinevalt NT-proBNP-st mõjutab BNP kontsentratsiooni see, kui patsient kasutab angiotensiini retseptori blokaatori ja neprilüsiini inhibiitori kombinatsiooni, sest viimase toimel inhibeeritakse bioloogiliselt aktiivset BNP-d lagundav ensüüm
nimega neprilüsiin.
NT-proBNP ja BNP otsustuspiiri seadmisel kroonilise südamepuudulikkuse välistamiseks tugines töörühm ESC 2016. aasta kriteeriumitele, kus NT-proBNP ülemiseks piiriks loetakse mitteakuutsel patsiendil 125 ng/l ja BNP-l 35 ng/l (1). Nende piirväärtuste juures on natriureetiliste peptiidide negatiivne ennustusväärtus südamepuudulikkuse suhtes kõrge, samas positiivne ennustusväärtus madalam.
Seepärast sobivad natriureetilised peptiidid eelkõige südamepuudulikkuse välistamiseks. Natriureetiliste peptiidide spetsiifilisus südamepuudulikkuse suhtes on madalam seetõttu, et kontsentratsioon võib suureneda ka muude haiguste ja seisundite korral (nt KOK, diabeet, müokardi isheemia, kodade virvendusarütmia, kõrge iga ja krooniline neeruhaigus) (24). Samas võib rasvunud patsientidel nende peptiidide kontsentratsioon olla ebaproportsionaalselt väike (25).
Natriureetiliste peptiidide taset langetavad ka ravimid (nt diureetikumid, AKEinhibiitorid, beetablokaatorid, ARB-id, mineralokortikoidide retseptorite antagonistid (spironolaktoon), mistõttu tuleb kroonilise südamepuudulikkuse diagnoos täpsustada enne farmakoloogilise ravi alustamist.
Südamepuudulikkuse diagnoos ei tohi tugineda vaid natriureetiliste peptiidide väärtusele. Arvestada tuleb ka patsiendi anamneesi võtmise ja objektiivse läbivaatuse käigus saadud andmeid, kaasuvaid haigusi, ealisi iseärasusi ja muude uuringute andmeid (vt lisa 1 „Kroonilise südamepuudulikkuse diagnostika algoritm“).
Vaata lähemalt kliinilise küsimuse nr 1 soovituse kokkuvõtte tabelit SIIN.
Natriureetiliste peptiidide suurt kontsentratsiooni on jälgimisuuringutes seostatud suurema surma- ja kardiovaskulaarsündmuste riskiga (26, 27). Rahvusvahelistes ravijuhendites soovitatakse natriureetilisi peptiide määrata riski ja prognoosi hindamiseks.
Töörühma hinnangul kiputakse natriureetiliste peptiidide korduva määramise olulisust kroonilise südamepuudulikkusega patsientide jälgimisel üle hindama.
6. Kliiniliselt stabiilsetel ambulatoorsetel kroonilise südamepuudulikkusega patsientidel ärge määrake rutiinselt NT-proBNPd (BNPd) haiguse kulu dünaamiliseks hindamiseks.
Tugev negatiivne soovitus, madal tõendatuse aste
7. Kaaluge NT-proBNP (BNP) korduvat määramist nendel kroonilise südamepuudulikkusega patsientidel, kelle seisundi halvenemise põhjus jääb ebaselgeks.
Praktiline soovitus
8. Südamepuudulikkuse kahtlusega patsiendil ja edaspidi kroonilise südamepuudulikkusega patsiendi dünaamilisel jälgimisel eelistage sama natriureetilise peptiidi määramist.
Praktiline soovitus
Soovituse koostamisel tugines töörühm NICE-i 2018. aasta süstemaatilisele ülevaatele ja metaanalüüsile, mille kohaselt vähendab natriureetiliste peptiidide regulaarne jälgimine alla 75-aastastel kroonilise südamepuudulikkusega patsientidel tõenäoliselt hospitaliseerimise riski, mõjutamata seejuures surma riski (6). Uuringutes ei leitud kinnitust sellele, et natriureetiliste peptiidide regulaarne jälgimine vähendaks hospitaliseerimiste arvu või surma riski vanematel kroonilise südamepuudulikkusega patsientidel.
Tõendatuse astet langetati uuringute sekkumiste heterogeensuse ja metaanalüüsi tulemuste ebatäpsuse tõttu. Tulemused varieerusid kliiniliselt olulisest kahjust olulise kasuni.
Töörühma hinnangul on patsiendi kliinilise seisundi hindamine tähtsam, kui natriureetiliste peptiidide näidu jälgimine, kuna patsiendi sümptomite ja kliinilise leiu mittearvestamine ning patsiendi ravimine ainult laboratoorsete analüüside näitudele tuginedes võib viia vigadeni patsiendi käsitluses.
Vaata lähemalt kliinilise küsimuse nr 23 soovituse kokkuvõtte tabelit SIIN ning tõendusmaterjali kokkuvõtte tabelit SIIN.
*
Kroonilise südamepuudulikkusega patsiendi mittemedikamentoosne ravi
Töörühma hinnangul peaks kroonilise südamepuudulikkusega patsiendi toitumisharjumuste (sh soola- ja vedelikutarbimise) väljaselgitamine olema osa anamneesi võtmisest.
Kroonilise südamepuudulikkusega patsientidele antakse keedusoola tarbimise (vähendamise) kohta sageli vastukäivaid soovitusi. Ebakindlad seisukohad ja varieeruvad soovitused võivad patsientide seas segadust tekitada, mistõttu soovis töörühm välja selgitada, kas ja kuivõrd mõjutab keedusoola tarbimise piiramine kroonilise südamepuudulikkuse sümptomaatikat ja kulgu.
9. Küsitlege kroonilise südamepuudulikkusega patsienti toitumisharjumuste, sh vedeliku- ja soolatarbimise teemal.
Praktiline soovitus
10. Kroonilise südamepuudulikkusega patsientidele ei ole üldjuhul vaja soovitada keedusoola tarbimise piiramist, kui selleks ei ole muud põhjust (nt arteriaalne hüpertensioon).
Nõrk negatiivne soovitus, väga madal tõendatuse aste
11. Nõustage diureetikumiravil kroonilise südamepuudulikkusega patsienti soolatarbimise piiramisega kaasneva hüponatreemia riski suhtes.
Praktiline soovitus
Süstemaatilisse ülevaatesse kaasatud viis juhuslikustatud uuringut hindasid soolatarbimise piiramise mõju südamepuudulikkuse sümptomitele (28–33). Tulemused olid vasturääkivad: uuringud erinesid märkimisväärselt nii valimi kui ka sekkumiste poolest. Seetõttu ei saa keedusoola tarbimise piiramise mõju kohta südamepuudulikkuse sümptomitele kindlaid järeldusi teha.
Kahe juhuslikustatud uuringu andmeil ei vähendanud keedusoola piiramine kroonilise südamepuudulikkusega patsientide hospitaliseerimiste arvu (29, 32, 33). Samuti ei parandanud piiramine uuritavate neerufunktsiooni (28). Samas näitas ühe väikese uuringu tulemuste post hoc analüüs elukvaliteedi kliiniliselt olulist paranemist (KCCQ skoori alusel) nende patsientide puhul, kes tarbisid naatriumit < 1500 mg ööpäevas (28).
Kaks väikest juhuslikustatud uuringut näitasid naatriumitarbimise piiramise positiivset mõju nende patsientide NYHA klassile, kel jäi lisaks vedelikutarbimise
piiramisele (< 1,5 l ööpäevas) naatriumitarbimine ööpäevas 2–3 g piiresse (31, 34).
Keedusoola tarbimise liiga range piiramine koos diureetikumiraviga võib soodustada hüponatreemia teket ja suurendada seeläbi suremuse riski. Ühest jälgimisuuringust selgus, et naatriumitarbimine < 2,5 g ööpäevas suurendas oluliselt kroonilise südamepuudulikkusega patsientide hospitaliseerimise ja suremuse riski (35).
Kokkuvõttes oli soovituse tõendatuse aste madal uuringute heterogeensuse ja suure nihke riski tõttu.
Soolatarbimise oluline piiramine võib olla patsiendile raske. Sageli ei suuda uuringutesse kaasatud patsiendid saavutada soovitud naatriumitarbimise taset alla 1500 mg ööpäevas (36).
Töörühma hinnangul on suures koguses keedusoola tarbimine seotud suurema vedelikutarbimisega, mis võib halvendada hüpervoleemia tunnustega patsientide kliinilist seisundit.
Vaata lähemalt kliinilise küsimuse nr 2 soovituse kokkuvõtte tabelit SIIN ning tõendusmaterjali kokkuvõtte tabelit SIIN.
Enamik südamepuudulikkusega seotud hospitaliseerimisi toimub vedelikupeetuse ja sellest tingitud hemodünaamika häire tõttu. Vedelikupeetusest tingitud hospitaliseerimisi aitab vältida regulaarne hüpervoleemia tunnuste jälgimine (tursed, ortopnoe, kehakaalu suurenemine > 2 kg kahe ööpäeva jooksul) ja sekkumiste õigeaegne rakendamine.
Vedelikutarbimise piiramise kohta annavad rahvusvahelised ravijuhendid eri soovitusi. NICE-i 2018. aasta juhendis soovitatakse piirata ööpäevast vedelikukogust hüponatreemiaga kroonilise südamepuudulikkusega patsientidel (6), Austraalia 2018. aasta ravijuhendis aga hüpervoleemia tunnustega patsientidel (8). Sarnane soovitus antakse ka ESC 2016. aasta juhendis eesmärgiga leevendada raske kroonilise südamepuudulikkuse sümptomeid (1).
12. Kroonilise südamepuudulikkusega patsiendile ei ole üldjuhul vaja soovitada vedelikutarbimise piiramist.
Nõrk negatiivne soovitus, väga madal tõendatuse aste
13. Soovitage kroonilise südamepuudulikkusega patsiendil jälgida end järgmiste sümptomite suhtes:
- kehakaalu tõus
- õhupuuduse süvenemine
- perifeersed tursed
Tugev positiivne soovitus, madal tõendatuse aste
14. Hüpervoleemilisele patsiendile soovitage vedelikutarbimise piiramist 1,5–2,0 liitrini ööpäevas.
Tugev positiivne soovitus, mõõdukas tõendatuse aste
Kuuel juhuslikustatud uuringul põhinev süstemaatiline ülevaade ja metaanalüüs näitasid, et vedelikutarbimise piiramine 0,8–1,5 liitrini ööpäevas ei vähendanud kroonilise südamepuudulikkusega patsientidel suremust ega korduva hospitaliseerimise riski. Erinesid raske südamepuudulikkuse ja suure hospitaliseerimise riskiga patsiendid, kellel vähendas vedelikutarbimise piiramine koos soolatarbimise piiramise nõustamisega ja suures annuses diureetikumi manustamisega korduva hospitaliseerimise riski (29, 34, 37–41).
Ühe väikese juhuslikustatud uuringu andmeil vähendas vedelikutarbimise piiramine hospitaliseeritud hüponatreemiaga patsientidel siiski südamepuudulikkuse sümptomeid ja parandas elukvaliteeti (39). Patsientidel võib olla ettenähtud vedelikupiirangust keeruline kinni pidada, sest tekib janutunne (38–42). Samas selgus, et juhul, kui patsiendid ei suutnud vedelikutarbimist piirata, ei tekkinud sellest olulist tervisekahju (42).
Soovituse tõendatuse aste oli kokkuvõttes madal analüüsi kaasatud juhuslikustatud uuringute sekkumiste ja tulemuste heterogeensuse ning suure nihke tõenäosuse tõttu, v.a raske südamepuudulikkusega patsiendid, kelle puhul hindas töörühm tõendatuse astme mõõdukaks.
Tähelepanelik tuleb olla juhul, kui kroonilise südamepuudulikkusega patsiendil tekib vedelikupuuduse oht kõhulahtisuse ja oksendamisega kulgeva ägeda gastrointestinaalhaiguse, palaviku või tugeva higistamise foonil. Seda eriti siis, kui patsient saab ka diureetikumiravi, misjuhul vedelikutarbimist piirata ei tohi.
Vaata lähemalt kliinilise küsimuse nr 4 soovituse kokkuvõtte tabelit SIIN ning tõendusmaterjali kokkuvõtte tabelit SIIN.
Maailma Terviseorganisatsiooni klassifikatsiooni alusel loetakse isik ülekaaluliseks, kui tema KMI on 25–29,9 kg/m2, ja rasvunuks, kui KMI on 30 kg/ m2 või enam.
Kirjanduse andmeil on rasvumuse levimus vasaku vatsakese vähenenud väljutusfraktsiooniga südamepuudulikkusega patsientidel 30⎼40% ja säilunud väljutusfraktsiooniga patsientidel 41⎼55%. Ülekaalulisust ja rasvumist peetakse südamepuudulikkuse iseseisvaks riskiteguriks (43). Südamepuudulikkusega kaasuvad sageli muud kroonilised haigused, näiteks 2. tüüpi diabeet ja hüpertensioon, mistõttu võivad patsiendid vajada nõustamist tervisliku toitumise ja kehakaalu langetamise suhtes. Rasvunud südamepuudulikkusega patsientidel on halvem kehalise koormuse taluvus ja rasvumine iseenesest võib raskendada südamepuudulikkuse kulgu. Samas on ka normist madalam kehakaal südamepuudulikkuse puhul seotud suurenenud suremusega (44).
15. Soovitage kõigile kroonilise südamepuudulikkusega rasvunud patsientidele, kelle KMI ületab 35 kg/m2, kehakaalu langetamist.
Tugev positiivne soovitus, madal tõendatuse aste
16. Patsientide nõustamisel kehakaalu langetamise teemal arvestage vanusele kohandatud kehakaalu normväärtust,patsiendi enda eesmärke, tema motivatsiooni ja võimalusi kehakaalu langetamiseks.
Praktiline soovitus
Rahvusvahelistes südamepuudulikkuse käsitluse juhendites soovitatakse kehakaalu langetamist nendele südamepuudulikkusega patsientidele, kelle KMI on ≥ 35 kg/m2. Kehakaalu langemisega paraneb patsientide koormustaluvus ja väheneb südamepuudulikkuse sümptomite raskusaste. Ülekaalulisuse ja mõõduka rasvumise korral (KMI < 35 kg/m2) ei anta kaalu vähendamise soovitust ebapiisava tõendatuse tõttu (1, 8).
Kolme juhuslikustatud uuringu andmeil võib dieedi- ja liikumissoovituste järgimise foonil toimunud kehakaalu langus ülekaalulistel südamepuudulikkusega patsientidel parandada kehalise koormuse taluvust (45–47). Uuringutesse kaasatud patsientide KMI jäi vahemikku 39–42,4 kg/m2. Säilunud väljutusfraktsiooniga südamepuudulikkusega patsientidel saavutati nii dieedi kui ka kehalise treeninguga kehakaalu langemine, millega kaasnes NYHA klassi ja elukvaliteedi paranemine (47). Analüüsi kaasatud jälgimisuuringud erinesid nii sekkumiste, uuritavate valimi kui ka tulemuste poolest.
Ühe süstemaatilise ülevaate andmeil, mis haaras 19 väikest tagasiulatuvat jälgimisuuringut, paranes pärast kirurgilise kaalulangetamise meetodi rakendamist NYHA klass 12,5%-l lõppstaadiumis südamepuudulikkusega patsientidest (48).
Eelkirjeldatud tõendusmaterjali põhjal ei saa öelda, kui palju südamepuudulikkusega patsiendid kehakaalu langetama peaksid. Seetõttu peab südamepuudulikkusega patsiente nõustades arvestama vanusele kohandatud kehakaalu normikriteeriume, patsiendi enda eesmärke ja võimalusi kehakaalu langetamiseks ning motivatsioonitaset. Eesti toitumis- ja liikumissoovituste järgi on üle 65-aastastel isikutel soovitatav KMI 23–29,9 kg/m2 (49).
Vaata lähemalt kliinilise küsimuse nr 3 soovituse kokkuvõtte tabelit SIIN ning tõendusmaterjali kokkuvõtte tabelit SIIN.
Regulaarne kehaline aktiivsus vähendab südamepuudulikkuse ja muude kardiovaskulaarhaiguste riski. Samas, juba kujunenud südamepuudulikkusega patsiendid muutuvad sageli füüsiliselt väheaktiivseteks, tuues põhjuseks väsimuse, jõuetuse ja kehalise koormusega kaasneva ebameeldivate sümptomite (nt õhupuudus) tekkimise või süvenemise ( 50 ).
Uuringud näitavad, et 40% kuni 91% kroonilise südamepuudulikkusega patsientidest ei ole regulaarselt kehaliselt aktiivsed. Paljude kroonilise südamepuudulikkusega patsientide jaoks on kehalise aktiivsuse soovitustest kinni pidamine isegi raskem, kui dieedi- ja medikamentoossete ravisoovituste järgimine ( 50 ). Samuti loobub suur osa patsientidest treeningust pärast ametliku taastusravi perioodi lõppu ( 51 ).
Enamik rahvusvahelisi ravijuhendeid soovitavad südamepuudlikkusega patsientidele regulaarset kehalist koormust sõltumata südamepuudulikkuse raskusastmest ( 1 6 8 15 ). Patsientide motivatsiooni tõstmiseks jääda kehaliselt aktiivseks soovitatakse kasutada motiveerivat intervjueerimist ( 15 ).
17. Nõustage kõiki kroonilise südamepuudulikkusega patsiente regulaarse kehalise aktiivsuse teemal (täpsemaid soovitusi kroonilise südamepuudulikkusega patsiendi kehalise aktiivsuse osas vt lisast 3 „Kehalise aktiivsuse soovitused“). Tugev positiivne soovitus, madal tõendatuse aste.
Tugev soovitus teha
Tõendusmaterjali süstemaatilise otsinguga leitud juhuslikustatud uuringutes said nii sekkumis- kui ka võrdlusrühma patsiendid soovitused jääda kehaliselt aktiivseks. Rühmad erinesid nõustamise intensiivsuse ja strateegiate poolest.
Kahe väikese juhuslikustatud uuringu andmeil paranes kehalise koormuse taluvus nendel patsientidel, kes said nõustamist kehalise aktiivsuse teemal, osalesid
struktureeritud treeninguprogrammis või kellele rakendati kehalise aktiivsuse taseme tõstmiseks motiveerivat intervjueerimist (52, 53). Lisaks paranes nõustamist saanud patsientide elukvaliteet (54).
Patsiendi nõustamisel kehalise aktiivsuse teemal ei ole negatiivset (tervise) mõju ja enamik patsientidest peab seda kasulikuks, samas eeldab nõustamine personalioskusi ja võtab aega. Enamik nõustamisse kaasatud patsientidest pidas sekkumist vastuvõetavaks ja kehalist aktiivsust puudutavate eesmärkide
seadmisel kasulikuks (53).
Vaata lähemalt kliinilise küsimuse nr 5 soovituse kokkuvõtte tabelit SIIN ning tõendusmaterjali kokkuvõtte tabelit SIIN.
Kardiaalse taastusravi eesmärgiks on taastada patsiendiga aktiivses koostöös tema võimalik füüsiline, psüühiline kui sotsiaalne potentsiaal ning läbi parema tervisekäitumise aeglustada haiguse progresseerumist.
Kardiaalse taastusravi põhikomponentideks on füüsiline treening, südamehaiguste riskitegurite ja tervisliku eluviisi õpetus koos nõustamise ja psühholoogilise toega.
Isheemilise etioloogiaga südamepuudulikkusega patsientide puhul parandab treening müokardi perfusiooni, dilateerib koronaarartereid ning stimuleerib uute veresoonte formeerumist läbi intermiteeruva isheemia (55). Aeroobne treening parandab müokardi kontraktiilsust ja diastoolset täitumist(56). Lisaks on leitud füüsilise treeningu positiivset mõju südamelihase remodelleerumisele ning ka seda, et treening võib vähendada adrenergilist toonust ja tõsta vagaalset stimulatsiooni ( 57 ).
Olemasolevad südamepuudulikkuse ravijuhendid soovitavad kardiaalset taastusravi kui efektiivset ja ohutut interventsiooni stabiilses seisus kroonilise südamepuudulikkusega patsientidele ( 1 6 ).
18. Kliiniliselt stabiilsele, optimaalsel medikamentoossel ravil ja hea ravisoostumusega kroonilise südamepuudulikkusega patsiendile, kelle haiguse raskusaste astab NYHA I–III raskusastmele, soovitage parema ravitulemuse saavutamiseks südamepuudulikkuse-spetsiifilist taastusraviprogrammi.
Tugev positiivne soovitus, mõõdukas tõendatuse aste
19. Kardiopulmonaalne taastusravi on vastunäidustatud järgmistel juhtudel:
1) mittekardiaalsed vastunäidustused
• raske üldhaigestumine
• äge haigus, palavik
• ohjamata diabeet või kilpnäärme talitlushäire
• kroonilise obstruktiivse kopsuhaiguse
dekompensatsioon
• kehalist treeningut oluliselt takistav tserebrovaskulaarne või muskuloskeletaalne haigus2) kardiaalsed vastunäidustused
• ägeda koronaarsündroomi varajane faas (kaks päeva)
• ravimata eluohtlikud rütmihäired
• äge südamepuudulikkus
• atrioventrikulaarne blokaad ≥ II astmes
• äge müokardiit ja perikardiit
• sümptomaatiline aordistenoos
• raske hüpertroofiline obstruktiivne kardiomüopaatia
• intrakardiaalne tromb
• ravimata hüpertensioon
• äge veenitromboos
• äge embolism
• SP sümptomite progresseeruv süvenemine viimasel 3–5 päeval, raske SP NYHA IV raskusastmes
• olulise müokardiisheemia või rütmihäire teke väikese intensiivsusega kehalisel koormuselPraktiline soovitus
20. Südamepuudulikkusega patsiendi taastusravi peaks toimuma võimalikult patsiendi kodu lähedal.
Praktiline soovitus
21. Taastusravi vajalikkuse üle otsustab ravi juhtiv arst.
Praktiline soovitus
Suure juhuslikustatud uuringutele tugineva süstemaatilise ülevaate ja metaanalüüsi andmeil vähendab südamehaige taastusravi lühiajaliselt (kuni 12 kuu jooksul) kroonilise südamepuudulikkusega patsientidel nii üld- kui ka haigusspetsiifilise hospitaliseerimiste riski (58). Töörühm langetas soovituse tõendatuse astet ühe astme võrra analüüsi kaasatud uuringute suure nihke tõenäosuse tõttu.
Uuringud näitasid ka seda, et südamepuudulikkuse-spetsiifiline taastusravi võib parandada kliiniliselt olulisel määral patsientide elukvaliteeti nii lühemas kui ka pikemas (üle 12 kuu) plaanis (58).
Soovituste koostamisel arvestati südamehaigete taastusravi korraldust Eestis, konsulteerides erialaspetsialistiga ja hinnates sekkumisega kaasnevat kulu. Eesti
Haigekassa koostatud taastusravi eelarvemõju analüüsi järgi ei ole soovituse järkjärgulisel rakendumisel oodata kohest kulude kasvu; taastusravi rahastatakse
osaliselt ka esmatasandi kaudu.
Vaata lähemalt kliinilise küsimuse nr 6 soovituse kokkuvõtte tabelit SIIN ning tõendusmaterjali kokkuvõtte tabelit SIIN.
*
Kroonilise südamepuudulikkusega patsiendi medikamentoosne ravi
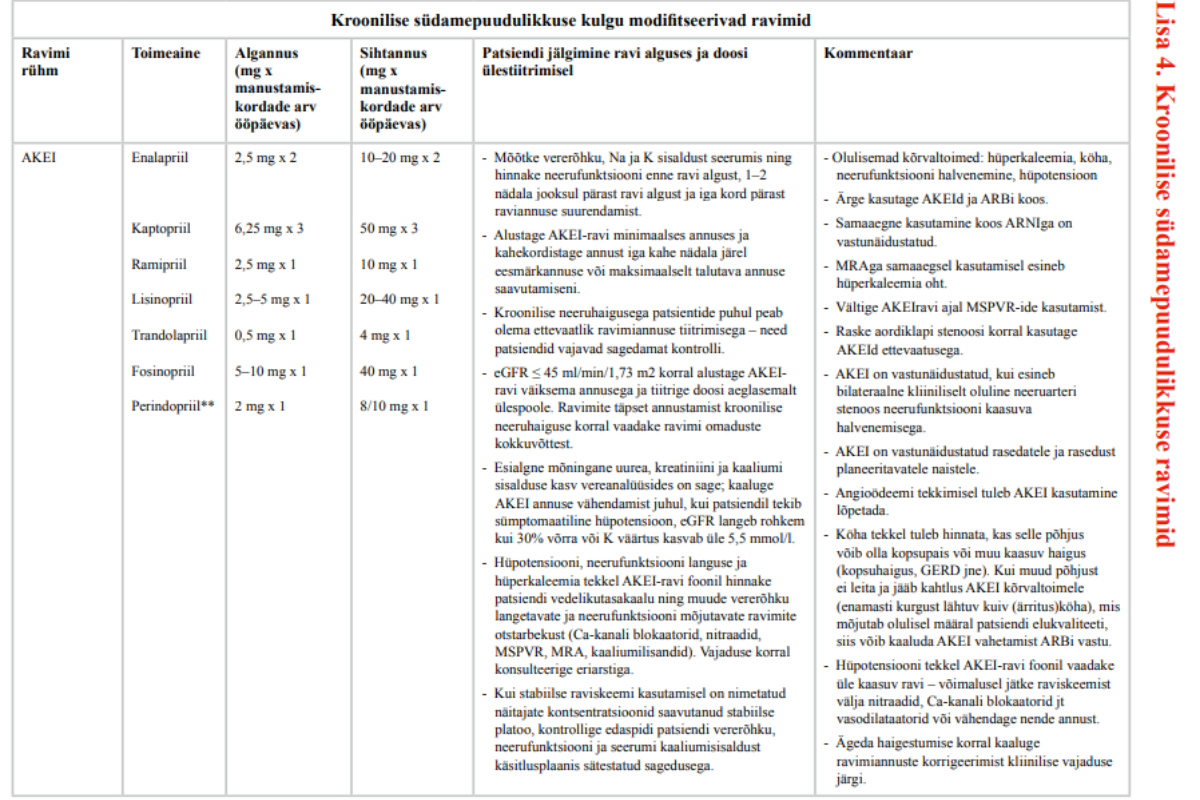
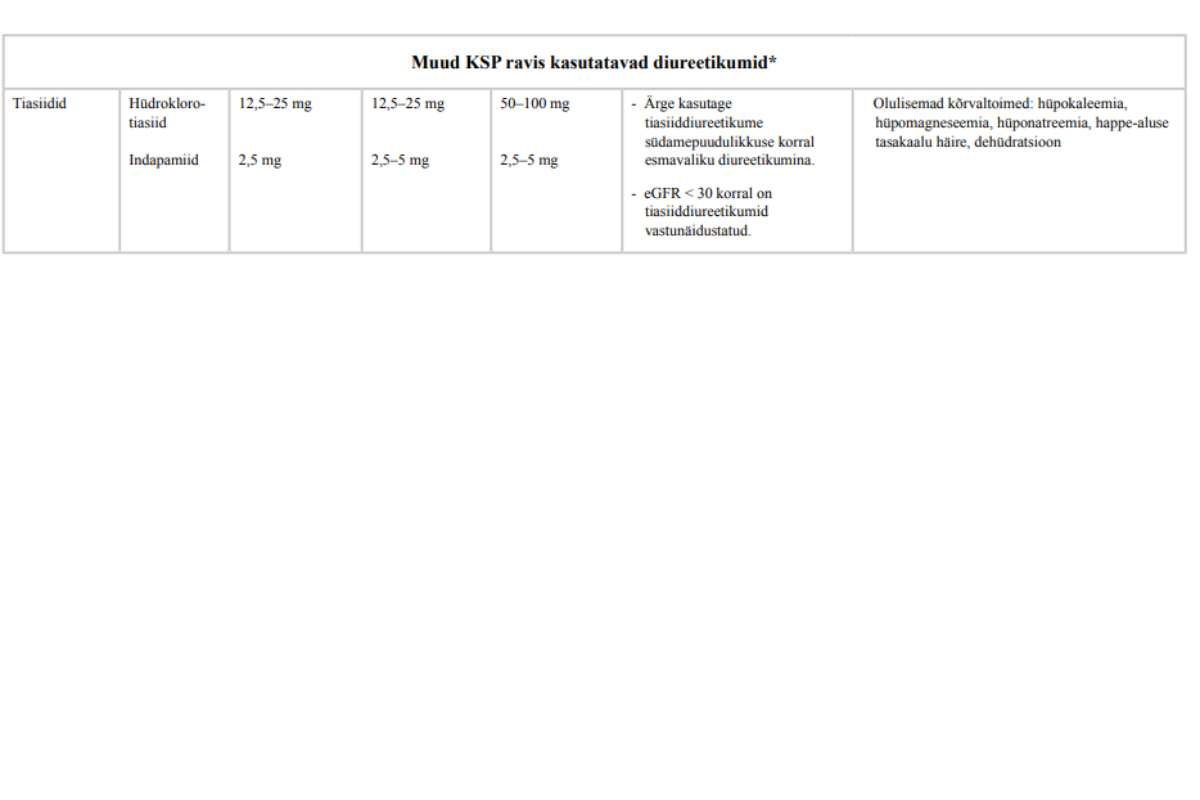
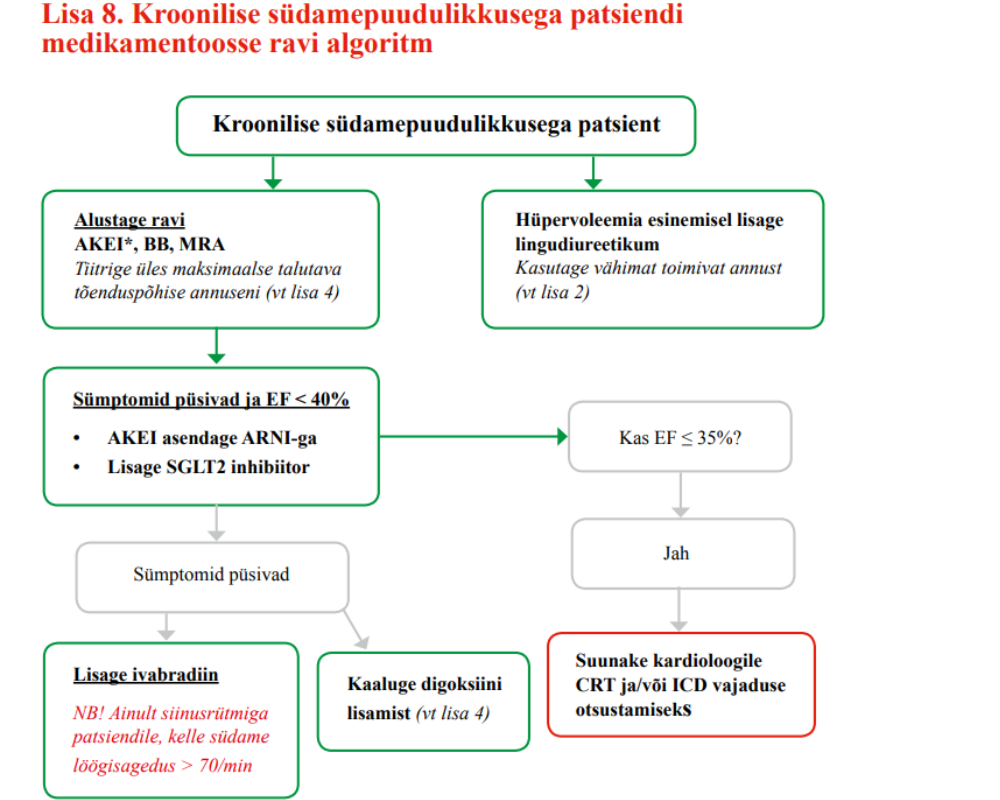
Täpsemaid soovitusi patsiendi jälgimise kohta ravi alustamisel ja ravimite ülestiitrimise perioodil vt lisast 4 „Kroonilise südamepuudulikkuse ravimid“. Soovitusi kroonilise südamepuudulikkuse medikamentoosse ravi alustamise ja tõhustamise kohta vt lisast 8 ,,Kroonilise südamepuudulikkuse medikamentoosse ravi algoritm“.
*
Kroonilise südamepuudulikkuse medikamentoosse ravi eesmärgiks on funktsionaalse võimekuse ja elukvaliteedi parandamine ning haiglaravi vajaduse ja suremuse vähendamine. Tõendus farmakoeraapia kasulikkusest on laialdasem vähenenud väljutusfraktsiooniga südamepuudulikkusega patsientide puhul, võrreldes säilunud väljutusfraktsiooniga patsientidega.
Südamepuudulikkuse tekkemehhanismis on olulisel kohal neurohormonaalsed nihked reniini-angiotensiini-aldosterooni süsteemis, mis on esmalt kompensatoorse, hiljem kahjustava toimega. AKEI vähendavad angiotensiin II teket ja seeläbi soodustavad natriureesi, langetavad arteriaalset rõhku ning südame eel- ja järelkoormust, pidurdavad müokardi remodelleerumist.
AKEI kasutamist vähenenud väljutusfraktsiooniga kroonilise südamepuudulikkuse puhul soovitavad kõik rahvusvahelised ravijuhendid. Euroopa Kardioloogide Seltsi 2016.aasta ravijuhendis soovitatakse 5 toimeainet, mille puhul on läbi viidud usaldusväärsed kliiniliste tulemusnäitajatega uuringud: kaptopriil, enalapriil, lisinopriil, ramipriil ja trandolapriil (1).
Kliinilises praktikas soovitatakse AKEI ravi alustamist väikeses annuses ja tiitrimist maksimaalse talutava annuseni. Suures annuses AKEI manustamine võib olla seotud kõrvaltoimete tekke suurema riskiga (61).
Kitsaskohtadeks ravimirühma kasutamisel on annuse ülestiitrimata jätmine, annuse vähendamine arteriaalse rõhu talutava languse korral, annuse kohandamata jätmine ägedate, vedelikutasakaalu ja neerufunktsiooni mõjutavate haiguste puhul, koostoime mittesteroidsete põletikuvastatse ravimitega ning ravi katkestamine kerge kõrvaltoime kahtlusel.
22. Vasaku vatsakese vähenenud väljutusfraktsiooniga südamepuudulikkusega patsientidele, kellel ei ole vastunäidustusi, määrake parema ravitulemuse saavutamiseks esmavaliku ravimina AKE inhibiitor. Tugev positiivne soovitus, mõõdukas tõendatuse aste.
Tugev soovitus teha
Soovituse aluseks võeti kaks suurt juhuslikustatud uuringute tulemusi koondavat süstemaatilist ülevaadet ja metaanalüüsi (61, 62). AKEI kasutamine vähendas südamepuudulikkusega haigete üld- ja kardiovaskulaarsuremust ning hospitaliseerimise tõenäosust (62). Tõendatuse astet peeti kõrgeks.
Raskeid kõrvaltoimeid esines AKEI-dega harva ja need on sageli korrigeeritavad annuse muutmisega. Soovituse koostamisel arvestas töörühm, et AKEId on juba soodusravimite loetelus kõrgema soodusmääraga ja täiendavat ressursikulu soovitus kaasa ei too.
Töörühm arutas ravimirühma võimalikke erinevusi ja leidis, et kuigi kõigi AKEIdega ei ole kliiniliste tulemusnäitajatega uuringuid tehtud, võib mõju suurust ning uuringutulemuste sarnasust silmas pidades eeldada, et adekvaatses annuses kasutatuna on kõigil AKEI-del südamepuudulikkuse puhul sarnane kasulik toime.
Vaata lähemalt kliinilise küsimuse nr 7 soovituse kokkuvõtte tabelit SIIN ning tõendusmaterjali kokkuvõtte tabelit SIIN.
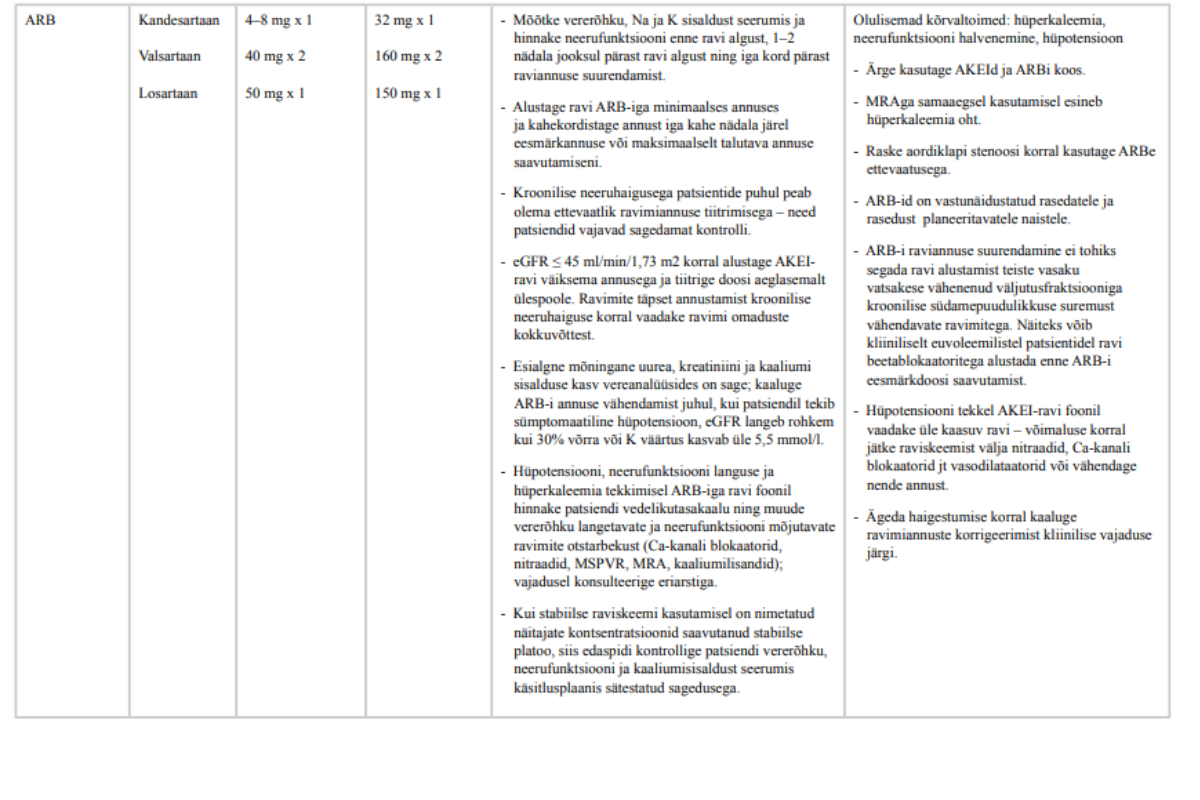
Angiotensiini retseptori blokaatorid takistavad angiotensiin II seostumist AT1 retseptoritega ja takistavad sarnaselt AKEI-dega angiotensiin II toimeid, soodustades seeläbi natriureesi, langetades arteriaalset rõhku, südame eel- ja järelkoormust ning pidurdades müokardi remodelleerumist.
Erinevalt AKEIdest ei suurenda ARB-id bradükiniini hulka. Bradükiniin osaleb AKEIde vasodilateerivas toimes ja on seotud AKEIde mõne kõrvaltoimega (köha, angioödeem). Südamepuudulikkuse ravijuhendid soovitavad südamepuudulikkuse näidustusega ARBe (kandesartaan, losartaan, valsartaan) kasutada vasaku vatsakese vähenenud väljutusfraktsiooniga sümptomaatilistel patsientidel, kes ei talu AKE inhibiitorit kõrvaltoimete (köha) tõttu (1, 6, 8, 14, 15).
23. Vasaku vatsakese vähenenud väljutusfraktsiooniga südamepuudulikkusega patsientidele, kes ei talu AKE inhibiitoreid, määrake südamepuudulikkuse näidustusega angiotensiini retseptori blokaator (ARB).
Tugev positiivne soovitus, mõõdukas tõendatuse aste
24. Üleminek AKE inhibiitorilt ARBile peab olema põhjendatud.
Praktiline soovitus
Töörühm andis soovituse, lähtudes kolmes hiljutises süstemaatilises metaanalüüsiga ülevaates kirjeldatud tulemustest. Tõendatuse astet peeti mõõdukaks nii soovitud kui soovimatute toimete puhul. (63–65).
Ei leitud kindlat tõendust, et südamepuudulikkuse näidustusel uuritud ARB-id vähendaks südamepuudulikkusega patsientide suremust, st nende võrdväärsus AKEI-dega ei ole selles osas kindel (63). Samas võivad ARB-id vähendada kardiaalse äkksurma ja hospitaliseerimise riski (64, 66). ARB-id on hästi talutavad, kõrvaltoimeid saab korrigeerida annuse kohandamisega ja raskeid kõrvaltoimeid esineb väga harva. Uuringutes katkestasid ARB-i kasutajad kõrvaltoime tõttu ravi harvemini kui AKEI kasutajad (64). Siiski võib neerufunktsiooni halvenemine ja hüperkaleemia olla probleem nii AKEI-de kui ka ARBide puhul.
Töörühm arvestas tugeva soovituse koostamisel kirjanduse andmeid, mille kohaselt võivad patsiendid tähtsustada elukvaliteeti enam kui pikaealisust (67).
Südamepuudulikkuse näidustusega ARB-id kandesartaan, losartaan ja valsartaan on juba soodusravimite loetelus kõrgema soodusmääraga ning täiendavat ressursikulu soovitus kaasa ei too.
Kuna ARB-ide võrdväärsus AKEI-dega ei ole oluliste tulemusnäitajate puhul kindel, siis pidas töörühm oluliseks, et üleminekut AKEI-lt ARB-ile kaalutaks põhjalikult ja kaalutlused dokumenteeritaks. Peamine põhjus ravi vahetamiseks on talumatu kuiv köha, mida tuleb eristada südamepuudulikkusega patsiendil muul põhjusel esineda võivast köhast. Arvestades kliiniliste uuringute vähesust, mõju mõõdukat suurust ja erinevusi uuringute tulemustes, ei pidanud töörühm põhjendatuks seni uuritud ravimite toime üldistamist ARBide kogu rühmale.
Vaata lähemalt kliinilise küsimuse nr 8 soovituse kokkuvõtte tabelit ning tõendusmaterjali kokkuvõtte tabelit.
Natriureetilistel peptiididel on tugev diureetiline, natriureetiline ja veresoonte silelihaseid lõõgastav toime ning seepärast võib nende suurem sisaldus olla südamepuudulikkuse puhul soodne.
Natriureetilisi peptiide inaktiveerib rakumembraani endopeptidaas neprilüsiin, mille inhibiitorit (sakubitriil) kombinatsioonis valsartaaniga on hinnatud kliinilistes uuringutes südamepuudulikkusega patsientidel.
Rahvusvahelised kroonilise südamepuudulikkuse ravijuhendid näevad angiotensiini retseptori blokaatori ja neprilüsiini inhibiitori (ARNI) kasutamist ette vähenenud väljutusfraktsiooniga kroonilise südamepuudulikkusega patsientidel, kes on varem saanud maksimaalses talutavas annuses AKEId või ARB-i, beetablokaatorit ja mineralokortikoidide retseptorite antagonisti ning kes on selle ravi foonil endiselt sümptomaatilised (1, 6, 8, 10, 15).
Juhendite viimastes uuendustes soovitatakse kaaluda ARNIga ravi alustamist ka atsientidel, kes on hospitaliseeritud südamepuudulikkuse esmase diagnoosi või
dekompensatsiooniga AKEI/ARBi eelneva määramise ja ülestiitrimiseta (14, 68).
25. Vasaku vatsakese vähenenud väljutusfraktsiooniga sümptomaatilistele (alates NYHA II funktsionaalsest klassist) kroonilise südamepuudulikkusega patsientide puhul, kellel on varem kasutatud angiotensiini konverteeriva ensüümi inhibiitorit (AKEI) või südamepuudulikkuse näidustusega angiotensiini retseptori blokaatorit (ARB) ning kes seda talusid, minge vastunäidustuste puudumisel AKEI/ARB-iga ravilt üle angiotensiini retseptori blokaatori ja neprilüsiini inhibiitori kombinatsioonile (ARNI).
Nõrk positiivne soovitus, kõrge tõendatuse aste
26. Vasaku vatsakese vähenenud väljutusfraktsiooniga kroonilise südamepuudulikkusega patsientide puhul, kellel ei ole vastunäidustusi, võite kaaluda esmavalikuna angiotensiini retseptori blokaatori ja neprilüsiini inhibiitori kombinatsiooni (ARNI) määramist.
Nõrk positiivne soovitus, madal tõendatuse aste
27. Ärge kasutage ARNI koos AKEI ega ARB-iga, sest võivad tekkida ohtlikud kõrvaltoimed.
Praktiline soovitus
Juhuslikustatud uuringute metaanalüüsi andmeil vähendas ravi ARNI-ga võrreldes AKEIde/ARB-idega üld- ja kardiovaskulaarsuremuse riski ning südamepuudulikkusega seotud hospitaliseerimise riski nendel vasaku vatsakese vähenenud väljutusfraktsiooniga südamepuudulikkusega patsientidel, kes said
enne uuringusse kaasamist ravi AKEI või ARB-iga ja talusid seda hästi (69, 70). Tegemist on kõrge tõendatuse astmega.
Teine väikeste jälgimisuuringute andmeil põhinev metaanalüüs näitas NYHA klassi ja kehalise koormuse taluvuse paranemist kuue minuti kõnnitesti alusel
ARNIga ravi saavatel vasaku vatsakese vähenenud väljutusfraktsiooniga südamepuudulikkusega patsientidel (71).
Kokkuvõttes peeti tõenduse astet ARNI esmavalikuna kasutamise kontekstis madalaks, kuna peaaegu kõik uuringutes osalenud patsiendid olid enne ARNI-t
saanud ravi AKEI (78%) või ARB-iga (22%), samuti esines uuringute tulemustes suur heterogeensus.
ARNI-raviga kaasnes uuringutes mõnevõrra suurem sümptomaatilise hüpotensiooni risk, seevastu oli neerufunktsiooni halvenemise ja olulise hüperkaleemia tõenäosus ARNIt kasutanud patsientidel väiksem kui AKEI-d või ARBi saanud patsientidel (69). Kõrvaltoimete tõttu katkestati ravi ARNI rühmas veidi harvem (70).
Töörühm arvestas nõrga soovituse koostamisel ARNI-ravile ülemineku suhtes varem AKEI-d või ARB-i saanud patsientidel Eesti Haigekaasa koostatud ARNI kulutõhususe analüüsi. ARNI lisakulu tõhususe määr nendel vasaku vatsakese vähenenud väljutusfraktsiooniga südamepuudulikkusega patsientidel, kes olid sümptomaatilised ravi foonil AKEI/ARB-i, beetablokaatori ja mineralokortikoidide retseptorite antagonistiga, on ligikaudu 20 000 eurot kvaliteetse eluaasta kohta. See on piiripealselt aktsepteeritav, ent esmavaliku ravimi puhul peaks kulutõhusus olema parem.
Esmavalikuravimina kasutamise puhul ei pruugi ravi talutavuse erinevusest tingituna kulutõhusus nii hea olla. ARNI kasutamine AKEI-l või ARB-il põhineva
strateegia asemel tooks ravikindlustuse eelarvele kaasa suure lisakulu.
ARNI vähendab võrdluses AKEI-dega sümptomaatilistel vähenenud väljutusfraktsiooniga kroonilise südamepuudulikkusega patsientidel surma ja kardiovaskulaarsurma riski ning südamepuudulikkusega seotud hospitaliseerimise tõenäosust. Seepärast on võimalik, et ARNI mõju südamepuudulikkuse olulistele ravieesmärkidele on AKEIl/ARBil põhineva strateegiaga võrreldes parem ka edukalt ohjatud sümptomitega patsientidel (70).
Töörühm arutas üleminekut AKEI-il/ARBil põhinevalt strateegialt ARNI kasutamisele nende patsientide puhul, kes on saanud ravi AKEI/ARB-iga, seda talunud ja kes on asümptoomsed või NYHA I funktsionaalses klassis.
Tõendusmaterjali süstemaatilise otsinguga ei õnnestunud leida uuringuid, mis võrdleks ARNIl ja AKEIl/ARBil põhineva strateegia tulemusi asümptoomsete (NYHA I klassi) patsientide ravimisel.
Töörühm loobus tõendusmaterjali puudumise tõttu soovituse andmisest ravistrateegia muutmise kohta kroonilise südamepuudulikkusega patsientide puhul, kes on AKEI/ARB-iga ravi foonil asümptoomsed (NYHA I funktsionaalses klassis) ja taluvad ravi hästi.
Vaata lähemalt kliiniliste küsimuste nr 9 soovituse kokkuvõtte tabelit ja tõendusmaterjali kokkuvõtte tabelit ning nr 14 soovituse kokkuvõtte tabelit ja tõendusmaterjali kokkuvõtte tabelit.
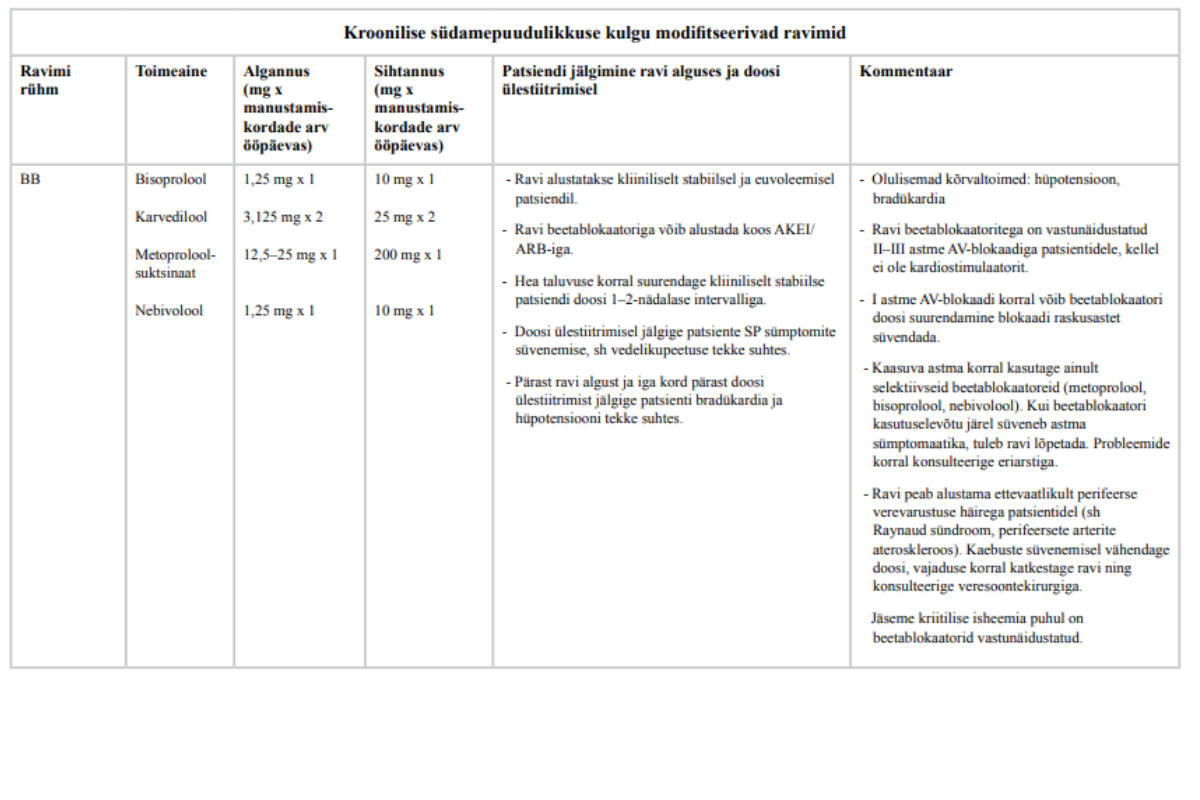
Beetablokaatorid on paljude kardiovaskulaarhaiguste ravis laialdaselt kasutusel. Südamepuudulikkuse puhul vähendavad need katehhoolamiinide negatiivseid toimeid südame löögisagedusele, südamelihase energiatarbele ja remodelleerumisele, fibroosile ja rütmihäirete tekkele. Samuti vähendavad need sümpaatilise närvisüsteemi ja reniini-angiotensiini-aldosterooni süsteemi kahjulikku koosmõju.
Beetablokaatorite kasutamine ebapiisavas annuses on probleem. Samas on nende ohutuks kasutamiseks tähtis arvestada kaasuvate haiguste ja vastunäidustustega. Olulisemad kroonilise südamepuudulikkuse ravijuhendid soovitavad südamepuudulikkuse näidustusega beetablokaatorite kasutamist (toimeainet modifitseeritult vabastav metoprolool, bisoprolool, karvedilool, eakatel ka nebivolool) vasaku vatsakese vähenenud väljutusfraktsiooniga sümptomaatilistel (NYHA II–IV funktsionaalne klass) kroonilise südamepuudulikkusega patsientidel (1, 6, 8, 15, 72). Mõned juhendid rõhutavad, et patsiendid peavad olema ravi alustades stabiilses seisundis ja et beetablokaatori annust tuleb tiitrida aeglaselt.
28. Kõigile vasaku vatsakese vähenenud väljutusfraktsiooniga kroonilise südamepuudulikkusega patsientidele, kellel ei ole vastunäidustusi, määrake parema ravitulemuse saamiseks südamepuudulikkuse näidustusega beetablokaator (BB).
Tugev positiivne soovitus, kõrge tõendatuse aste
Kahe suure metaanalüüsiga süstemaatilise ülevaate andmeil vähendavad beetablokaatorid üldsuremuse ja kardiovaskulaarsurma riski siinusrütmiga vähenenud väljutusfraktsiooniga kroonilise südamepuudulikkusega patsientidel (73, 74). Ühe metaanalüüsiga süstemaatilise ülevaate andmeil vähendavad beetablokaatorid südamepuudulikkuse tõttu hospitaliseerimise tõenäosust siinusrütmi ja vasaku vatsakese vähenenud väljutusfraktsiooniga südamepuudulikkusega patsientidel (75).
Töörühm pidas mõju südamepuudulikkuse ravi tulemuslikkusele suureks, lisaks arvestas töörühm soovituse koostamisel beetablokaatorite head taluvust südamepuudulikkusega patsientidel, ravimite kättesaadavust ja vastuvõetavat hinda. Beetablokaatorid kuuluvad juba soodusravimite loetellu kõrgema soodusmääraga, seepärast ei ole lisakulu soovituse rakendumisega ette näha.
Vaata lähemalt kliinilise küsimuse nr 11 soovituse kokkuvõtte tabelit ning tõendusmaterjali kokkuvõtte tabelit.
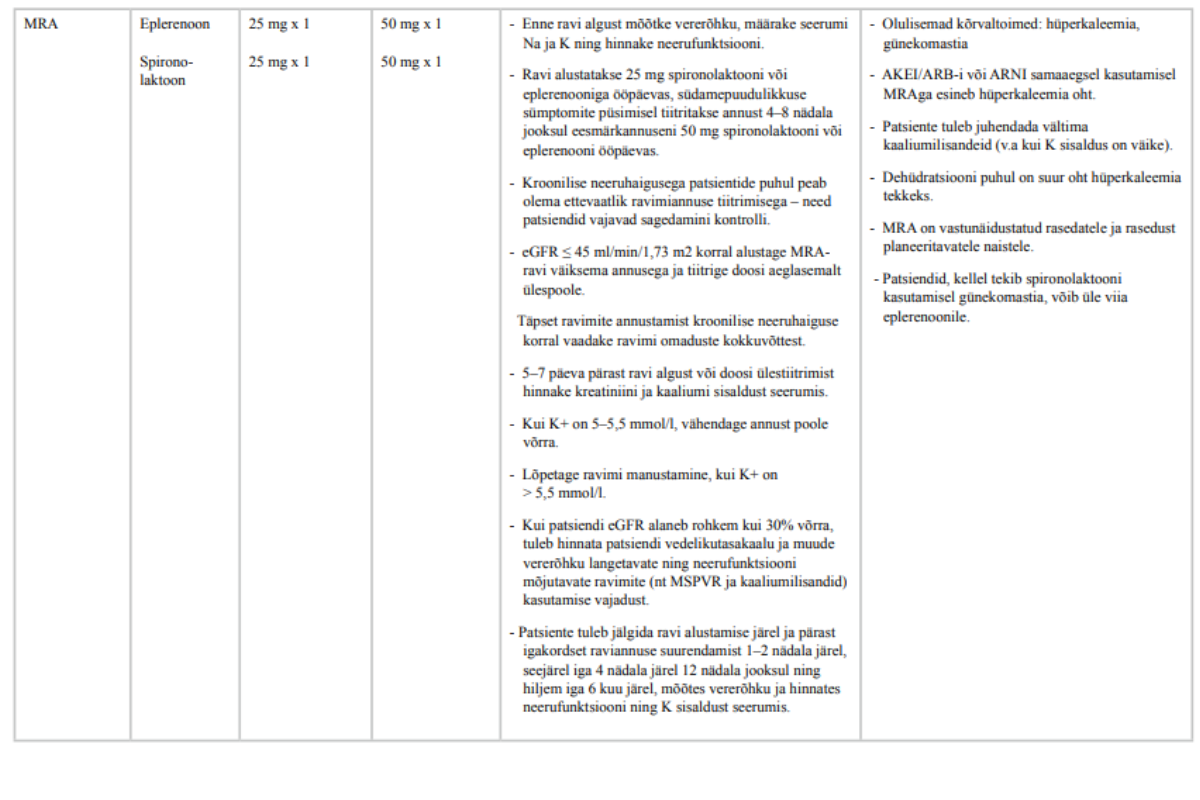
Mineralokortikoidide retseptorite antagonistid blokeerivad aldosterooni toimet neerudes, soodustades naatriumi ja vee eritumist ning kaaliumi tagasiimendumist. MRA-d võivad olla selektiivsed (nt eplerenoon) või mitteselektiivsed (nt spironolaktoon), sellest johtuvalt erineb nende kõrvaltoimete profiil.
MRA lisamist vähenenud väljutusfraktsiooniga NYHA II–IV klassi südamepuudulikkusega patsientide baasraviskeemi (lisaks AKEIle/ARBile või ARNIle ja beetablokaatorravile) soovitatakse kõigis kroonilise südamepuudulikkuse ravijuhendites.
29. Kõigile vasaku vatsakese vähenenud väljutusfraktsiooniga sümptomaatilistele (NYHA II–IV funktsionaalne klass) kroonilise südamepuudulikkusega täiskasvanud patsientidele, kellel ei ole vastunäidustusi, määrake parema ravitulemuse saamiseks mineralokortikoidide retseptorite antagonist (MRA).
Tugev positiivne soovitus, keskmine tõendatuse aste
30. Vältige MRA kasutamist või kasutage neid ettevaatlikult patsientidel, kellel esineb hüperkaleemia (K > 5 mmol/l) või neerufunktsiooni raske langus (eGFR alla 30 ml/min/1,72 m²).
Praktiline soovitus
Töörühm lähtus soovituse andmisel metaanalüüsiga süstemaatilises ülevaates esitatud tulemustest (76).
Mineralokortikoidide retseptorite antagonistid vähendavad südamepuudulikkusega patsientide suremust, kardiovaskulaarsuremust ja kardiovaskulaarhaiguse tõttu hospitaliseerimise tõenäosust. Samuti suurendavad need südamepuudulikkusega patsientide füüsilist võimekust. (76, 77)
Mineralokortikoidide retseptorite antagonistide kasutajatel on kahekordne risk hüperkaleemia tekkeks. Seepärast vajavad need patsiendid jälgimist elektrolüütide tasakaalu häire tekke suhtes ja nõustamist muude hüperkaleemiat põhjustavate ravimite kasutamise kohta. Mitteselektiivne MRA spironolaktoon põhjustab ligi kümnendikul patsientidest günekomastiat või mastodüüniat, selektiivsed MRA-d oluliselt mitte (76, 78).
Nii spironolaktoon kui ka eplerenoon on avaldatud analüüside alusel südamepuudulikkuse ravis kulutõhusad (79, 80). Spironolaktoon on soodusravimite loetelus kõrgema soodusmääraga ja soovitus ei põhjusta ravikindlustuse eelarvele lisakulu. Eplerenooni lisamine soodusravimite loetellu tooks kaasa lisakulu.
Vaata lähemalt kliinilise küsimuse nr 12 soovituse kokkuvõtte tabelit ning tõendusmaterjali kokkuvõtte tabelit.
SGLT2 inhibiitorid põhjustavad plasma glükoosisisalduse vähenemist, pärssides glükoosi tagasiimendumist neerutuubulites ja suurendades samal ajal glükoosi eritumist uriini. See põhjustab glükosuuriat, natriureesi ja osmootset diureesi koos kehakaalu ja vererõhu mõningase langusega.
SGLT2 inhibiitorid on kasutusel 2. tüüpi diabeedi ravis. Uuringutes on näidatud SGLT2 inhibiitorite surma ja hospitaliseerimise riski vähendavat toimet suure
kardiovaskulaarse riski või kaasuva kardiovaskulaarse haigusega 2. tüüpi diabeediga patsientidel.
Mitu rahvusvahelist ravijuhendit on viimaste uuenduste hulgas lisanud soovituse kasutada vasaku vatsakese vähenenud väljutusfraktsiooniga sümptomaatilistel südamepuudulikkusega patsientidel südamepuudulikkuse näidustusega SGLT2 inhibiitorit (81, (82).
31. Vasaku vatsakese vähenenud väljutusfraktsiooniga sümptomaatilistele (alates NYHA II funktsionaalne klass) kroonilise südamepuudulikkusega patsientidele, kes on saanud ravi AKEI/ARB-i või ARNI-ga ja beetablokaatori ja mineralokortikoidide retseptorite antagonistiga maksimaalses talutavas annuses, määrake südamepuudulikkuse näidustusega SGLT-2 inhibiitor.
Tugev positiivne soovitus, kõrge tõendatuse aste
Soovitust kaaludes keskendus töörühm südamepuudulikkuse-spetsiifilistele uuringutele, eristades 2. tüüpi diabeeti põdevate ja ilma diabeedita vähenenud
väljutusfraktsiooniga südamepuudulikkusega patsientide tulemusi.
2. tüüpi diabeediga südamepuudulikkusega patsientidel vähendas SGLT2 inhibiitorite raviskeemi lisamine suremuse, kardiovaskulaarsuremuse ning südamepuudulikkuse tõttu hospitaliseerimise tõenäosust (59, 60). Nendel kroonilise südamepuudulikkusega haigetel, kes ei põe kaasuva haigusena 2. tüüpi diabeeti, vähendas SGLT-2 inhibiitorite lisamine kroonilise südamepuudulikkuse raviskeemi südamepuudulikkuse dekompensatsiooni tõttu hospitaliseerimise
tõenäosust (60).
SGLT2 inhibiitorid vähendasid vähenenud väljutusfraktsiooniga südamepuudulikkusega patsientidel südamepuudulikkuse tõttu esmase hospitaliseerimise ja kardiovaskulaarsurma liittulemusnäitaja esinemise tõenäosust sõltumata sellest, kas patsiendid põdesid 2. tüüpi diabeeti või mitte (59).
Töörühm arvestas soovituse koostamisel dapagliflosiini kulukasulikkuse analüüsi, mis näitas, et dapagliflosiini lisamine südamepuudulikkuse standardravile on kulutõhus.
Ehkki SGLT2 inhibiitorite kasutamisega kaasneb mõnevõrra suurem kuseteede ja genitaaltrakti põletike risk, ei näidanud metaanalüüsi tulemused raskete kõrvaltoimete suuremat riski SGLT2 inhibiitoreid kasutanud kroonilise südamepuudulikkusega patsientidel.
Vaata lähemalt kliinilise küsimuse nr 22 soovituse kokkuvõtte tabelit ning tõendusmaterjali kokkuvõtte tabelit.
Na-K-ATPaasi inhibiitor digoksiin on pikka aega kasutusel olnud ravim, millel on hemodünaamiline, neurohumoraalne ja elektrofüsioloogiline toime. Sagedased kardiaalsed, neuroloogilised ja gastrointestinaalsed kõrvaltoimed on vähendanud digoksiini kasutamise entusiasmi südamepuudulikkuse ravis. Digoksiini kasutamist kodade virvendusarütmia kontekstis käsitleb kodade virvendusarütmia ravijuhend (83).
Enamik südamepuudulikkuse ravijuhenditest soovitab kaaluda digoksiini raviskeemi lisamist siinusrütmiga patsientidele, kellel püsivad sümptomid AKEI/ARBi või ARNI ja beetablokaatori ja MRA kasutamisele vaatamata (1, 6, 8, 15). Digoksiini kasutamine eeldab patsientide hoolikat valikut ja jälgimist ravimi toksilisuse ning potentsiaalselt eluohtlike kõrvaltoimete tõttu.
32. Vasaku vatsakese vähenenud väljutusfraktsiooniga kroonilise südamepuudulikkusega patsientide puhul, kelle südamepuudulikkuse sümptomid on vaatamata esmavaliku ravimite maksimaalses talutavas annuses kasutamisele rasked või süvenevad, kaaluge vastunäidustuste puudumisel digoksiini lisamist raviskeemi.
Nõrk positiivne soovitus, mõõdukas tõendatuse aste
33. Digoksiiniravil oleval patsiendil määrake regulaarselt digoksiini kontsentratsiooni ja kontrollige kõrvaltoimete esinemist.
Praktiline soovitus
34. Digoksiini kontsentratsioon peaks jääma vahemikku 0,5–0,8 µg/l.
Praktiline soovitus
Soovitust kaaludes toetuti peamiselt ühe metaanalüüsiga süstemaatilise ülevaate tulemustele (84). Tulemusi tõlgendades peeti oluliseks, et enamik andmeid
pärineks patsientidelt, kes ei saanud samal ajal ravi beetablokaatoriga.
Digoksiini kasutamine vasaku vatsakese vähenenud väljutusfraktsiooniga kroonilise südamepuudulikkuse ja siinusrütmiga patsientidel vähendab südamepuudulikkuse tõttu hospitaliseerimise ning kliinilise seisundi halvenemise tõenäosust. Digoksiinil ei ole veenvalt tõestatud kasulikku toimet suremusele (84). Digoksiini ohutus on olnud pikka aega kaheldav ja ülemäärane plasmakontsentratsioon (≥ 1,2 µg/l) võib suremust suurendada (85).
Vaata lähemalt kliinilise küsimuse nr 13 soovituse kokkuvõtte tabelit ning tõendusmaterjali kokkuvõtte tabelit.
Kroonilise südamepuudulikkusega patsientidel esineb sageli kaasuvana rauavaegust, seda nii vasaku vatsakese vähenenud kui ka säilunud väljutusfraktsiooniga patsientide puhul (86, 87).
Rauavaegust, sõltumata aneemia olemasolust, seostatakse halvema koormustaluvuse ja elukvaliteediga ning hospitaliseerimise ja suremuse suurema riskiga (88–91). Mitmesugustel põhjustel on raua suukaudne manustamine ja imendumine südamepuudulikkuse puhul probleemne (92).
Olulisemad kroonilise südamepuudulikkuse ravijuhendid soovitavad vasaku vatsakese vähenenud väljutusfraktsiooniga ja ravi foonil sümptomaatilistele patsientidele rauavaeguse puhul intravenoosset asendusravi (1, 8, 14, 15). Erineb Ühendkuningriigi juhend, mille puhul jättis töörühm ebakindla kliinilise ja
majandusliku tõenduse tõttu soovituse andmata (6).
35. Vasaku vatsakese vähenenud väljutusfraktsiooniga südamepuudulikkusega patsiendil määrake rauapuuduse välistamiseks ferritiini tase ja transferriini küllastatus, kontrollige neid näitajaid vähemalt kord aastas ja iga kord kliinilise seisundi dekompenseerumisel.
Praktiline soovitus
36. Kui patsiendil esineb analüüside põhjal rauavaegus, uurige patsienti võimaliku verekaotuse suhtes (sh seedetrakti ja urogenitaaltrakti verejooks).
Praktiline soovitus
37. Kõigile vasaku vatsakese vähenenud väljutusfraktsiooniga NYHA II–IV funktsionaalse klassi kroonilise südamepuudulikkusega patsientidele, kellel esineb rauavaegus, määrake ravitulemuse parandamiseks intravenoosne rauavaeguse asendusravi. Täpsemaid soovitusi rauapuudusega kroonilise südamepuudulikkusega patsiendi käsitluse kohta vt lisast ,,Rauavaegusega kroonilise südamepuudulikkusega patsiendi käsitlus“.
Tugev positiivne soovitus, mõõdukas tõendatuse aste
Juhuslikustatud uuringute metaanalüüsi andmeil vähenes intravenoosset rauaasendusravi saanud vasaku vatsakese vähenenud väljutusfraktsiooniga südamepuudulikkusega ja rauavaegusega patsientidel kardiovaskulaarsetel põhjustel hospitaliseerimise tõenäosus, paranes NYHA funktsionaalne klass, elukvaliteet ja füüsilise koormuse taluvus (88). Uuringutes ei ole tõestatud, et intravenoosne rauaasendusravi vähendaks üldsuremust või kardiovaskulaarset
suremust (88). Tõendatuse aste varieerus tulemusnäitajate lõikes madalast mõõdukani, kokkuvõttes pidas töörühm tõendatust mõõdukaks.
Parenteraalse rauaasendusravi sagedaim varane kõrvaltoime on peavalu, lisaks peab arvestama võimalike harvade infusioonireaktsioonide ja potentsiaalselt eluohtlike kõrvaltoimetega (anafülaktiline reaktsioon) (92). Viimase tõenäosus on väga väike, kuid patsienti peab infusiooni ajal ja vähemalt 30 minuti jooksul
pärast infusiooni jälgima koolitatud personal. Samuti peavad infusiooni tegemise ruumides olema elustamisvahendid.
Siiski ei esinenud seitsmes juhuslikustatud uuringus rauaasendusravi saanud patsientidel võrreldes platseeborühmaga rohkem ega raskeid kõrvaltoimeid (93).
Publitseeritud majandusanalüüside alusel on intravenoosne rauaasendusravi ilmselt piiripealselt kulutõhus ja lisakulu ravikindlustuse eelarvele on aktsepteeritav (94, 95). Ravi kättesaadavuse tagamiseks tuleb muuta tervishoiuteenuste loetelu.
Vaata lähemalt kliinilise küsimuse nr 15 soovituse kokkuvõtte tabelit ning tõendusmaterjali kokkuvõtte tabelit.
Kroonilise südamepuudulikkuse korral on südame vasaku poole puudulikkuse puhul vedelikupeetuse tunnuseks düspnoe, ortopnoe, inspiratoorsed räginad kopsude kuulatlusel, pleuraefusioon, kolmas südametoon ja kaalutõus. Parema südamepoole puudulikkuse korral viitavad vedelikupeetusele jugulaarveenide täitumine, perifeersed tursed, hepatomegaalia, hepatojugulaarne refluks, astsiit, kaalutõus ja seedetrakti verepaisu sümptomid (nt isutus) (96).
Olulisemad kroonilise südamepuudulikkuse ravijuhendid soovitavad kroonilise südamepuudulikkusega patsientidel kasutada vedelikupeetuse sümptomite
leevendamiseks diureetikume või kaaluda nende kasutamist. Lingudiureetikumide annust tiitritakse individuaalselt ja vastavalt kliinilisele seisundile, jälgides
seejuures neerufunktsiooni (1, 8, 14, 15).
38. Kõigile kroonilise südamepuudulikkusega patsientidele, kellel esineb vedelikupeetus, määrake lingudiureetikum.
Tugev positiivne soovitus, madal tõendatuse aste
Soovituse kaalumisel lähtuti kahes metaanalüüsiga süstemaatilises ülevaates kirjeldatud tulemustest (97, 98).
Vedelikupeetuse tunnustega kroonilise südamepuudulikkusega patsientidel vähendasid lingudiureetikumid vedelikupeetusega seotud sümptomeid (õhupuudus, perifeersed tursed) ja parandasid koormustaluvust (97). Ilmselt vähendavad lingudiureetikumid südamepuudulikkuse tõttu hospitaliseerimise
tõenäosust (97). Ei ole tõestatud, et diureetikumidel oleks suremust vähendav mõju (97, 98).
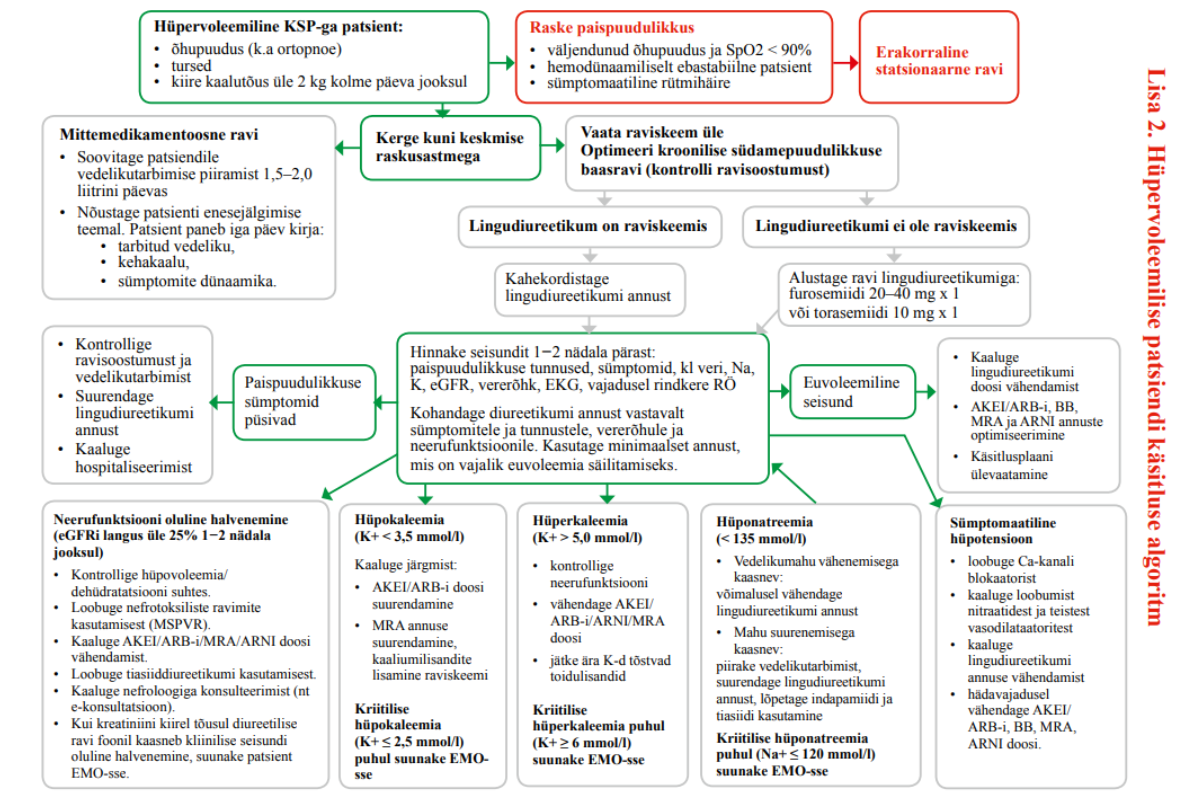
Diureetikumid võivad kõrvaltoimena mõjutada elektrolüütide tasakaalu ja halvendada neerufunktsiooni, mistõttu vajab diureetikumi annus regulaarset ülevaatamist. Täpsemaid soovitusi patsientide jälgimise kohta lingudiureetikumiravi ajal vt lisast 2 „Hüpervoleemilise patsiendi käsitluse algoritm“.
Tõendatuse aste hinnati kokkuvõttes madalaks, kuna ülevaadetesse kaasatud uuringud olid väikesed ja heterogeense kvaliteediga. Siiski otsustas töörühm
tugeva positiivse soovituse kasuks, arvestades lingudiureetikumiravi mõju sümptomitele, soodustuse olemasolu ja seda, et soovitusest ei ole ette näha lisakulu ravikindlustuse eelarvele.
Vaata lähemalt kliinilise küsimuse nr 16 soovituse kokkuvõtte tabelit ning tõendusmaterjali kokkuvõtte tabelit.
*
Kroonilise südamepuudulikkusega patsiendi muu ravi ja jälgimine
*
Südamepuudulikkuse dekompensatsioon on sageli seotud infektsioonidega.
Ühes jälgimisuuringus leiti, et pea pooltel südamepuudulikkuse dekompensatsiooni tõttu haiglaravi vajavatel patsientidel esines hospitaliseerimisel kaasuvana infektsioon (ligikaudu 74%-l neist esines hingamisteede infektsioon). Kaasuva infektsiooniga patsientide surma risk oli hospitaliseerimise ajal suurem (99). Teisalt peetakse südamepuudulikkust iseseisvaks gripiga seotud hospitaliseerimise või suremuse riskifaktoriks (100).
On teada, et gripivastane vaktsineerimine vähendab koronaarhaigusega patsientidel kardiovaskulaarsete tüsistuste riski, kuid gripivastase vaktsineerimise
efektiivsus kroonilise südamepuudulikkuse kulule ei ole nii veenvalt tõestatud.
39. Kõigile kroonilise südamepuudulikkusega täiskasvanud patsientidele soovitage parema ravitulemuse saamiseks igaaastast gripi vastu vaktsineerimist.
Tugev positiivne soovitus, madal tõendatuse aste
Kuue suure jälgimisuuringu põhjal tehtud metaanalüüsi andmeil oli surma risk võrreldes vaktsineerimata isikutega oluliselt väiksem gripi vastu vaktsineeritud
südamepuudulikkusega haigetel (101). Iga-aastane vaktsineerimine gripi vastu, vaktsineerimine gripihooaja alguses (september-oktoober) ja suurem kumulatiivne vaktsineerimiste arv oli seotud surma riski suurema vähenemisega kui ebaregulaarne vaktsineerimine (102). Üksikud jälgimisuuringud on näidanud ka kardiovaskulaarsurma ja südamepuudulikkuse tõttu hospitaliseerimise riski vähenemist gripivastase vaktsiini saanud südamepuudulikkusega haigetel (102, 103).
Uuringute andmed ei viidanud olulisele vaktsineerimisest põhjustatud kahjule, vaktsiinide kõrvaltoimed olid reeglina kerged ja mööduvad. Gripivastase vaktsineerimise puhul on tegemist laialt kättesaadava teenusega, mida pakutakse nii esmatasandil pererstikeskustes, töötervishoius kui ka apteekides.
Retrospektiivne jälgimisuuring näitas, et 92%-l pneumokokk-infektsiooni tõttu hospitaliseeritud patsientidest oli hospitaliseerimise põhjuseks kopsupõletik.
Samuti näitas uuring, et kroonilise südamehaigusega inimestel on pneumokokkpneumoonia tõttu hospitaliseerimise risk 13 korda suurem kui elanikkonnal 51
keskmiselt (104). Seepärast soovitavad mitu ravijuhendit pneumokokivastast vaktsineerimist (PPSV23 või PCV13) kardiovaskulaarse haiguse (südamepuudulikkus, koronaarhaigus, tserebrovaskulaarhaigus) anamneesiga täiskasvanutele (6, 8, 15).
Eesti on praegu üks viimaseid riike Euroopas, kus pneumokokivastane vaktsiin ei ole veel riiklikku vaktsineerimiskavasse lisatud. Invasiivsed pneumokokkinfektsioonid (pneumoonia, kesknärvisüsteemi infektsioonid) on raske kuluga haigused, ent pole Eestis väga sagedased. Streptokokkide antibiootikumiresistentsus on mitmel pool maailmas tõsine probleem, kuid Eestis ei ole see veel eriti levinud.
Vaata lähemalt kliinilise küsimuse nr 17 soovituse kokkuvõtte tabelit ning tõendusmaterjali kokkuvõtte tabelit.
40. Südamepuudulikkusega patsientidele pneumokokk-nakkuse vastu vaktsineerimise soovitamisel võite lähtuda üldistest vaktsineerimisjuhistest.
Praktiline soovitus
Tõendusmaterjali süstemaatilise otsinguga ei leitud juhuslikustatud uuringuid ega jälgimisuuringuid, mis käsitleksid pneumokokk-nakkuse vastu vaktsineerimist südamepuudulikkusega patsientidel. Suuremahulised süstemaatilised ülevaated ja metaanalüüsid käsitlevad elanikkonda üldiselt või teiste krooniliste haigustega patsiente.
Ameerika Ühendriikides tehtud suhteliselt väikese uuritavate arvuga jälgimisuuringu andmeil oli vaktsineerimine pneumokokk-nakkuse vastu seotud ühe aasta suremuse riski olulise vähenemisega südamepuudulikkusega veteranidel (105).
Ühe suure süstemaatilise ülevaate ja metaanalüüsi andmeil oli surma risk 22% võrra väiksem pneumokokk-nakkuse vastu vaktsineeritud suure kardiovaskulaarse riskiga patsientidel (SCORE > 10%) (106).
Eestis puuduvad pneumokokk-nakkuse vastu vaktsineerimise kulutõhususe analüüsid. Töörühma hinnangul on hea ravisoostumusega patsiendid sageli altimad ennast vaktsineerima, mis võib omakorda vähendada nii surma kui ka hospitaliseerimise riski.
Töörühm loobus soovituse andmisest südamepuudulikkusega patsientide pneumokokk-nakkuse vastu vaktsineerimise kohta selle tõhususe ebapiisava tõendatuse tõttu Eestis.
Vaata lähemalt kliinilise küsimuse nr 18 soovituse kokkuvõtte tabelit ning tõendusmaterjali kokkuvõtte tabelit.
Kroonilise südamepuudulikkusega patsientide arv on viimastel aastakümnetel oluliselt kasvanud.
Selle põhjus on nii keskmise eluea pikenemine kui ka südamepuudulikkusega patsientide elumuse paranemine tänu parematele raviviisidele. Umbes 5%-l kõigist südamepuudulikkusega patsientidest on haigus arenenud nii kaugele, et häirivad sümptomid tekivad kas väikesel koormusel või püsivad ka rahulolekus (1). Raske südamepuudulikkusega patsientidel, nagu ka teistel raskete krooniliste haigustega patsientidel, tekivad psühhosotsiaalsed raskused ja nende elukvaliteet halveneb (107, 108).
Uuringud on näidanud, et võrreldes vähidiagnoosiga patsientidega on südamepuudulikkusega patsientide juurdepääs palliatiivsele ravile oluliselt halvem
(109). Kaugelearenenud südamepuudulikkusega patsientide parem juurdepääs palliatiivravile võimaldaks vähendada patsientide ja nende lähedaste kannatusi,
samuti hospitaliseerimisi (110, 111). Euroopa Palliatiivravi Assotsiatsiooni töögrupi positsioonipaberis südamepuudulikkusega patsientide palliatiivravi kohta rõhutatakse, et palliatiivravi lisamine tavalisele kliinilisele ravile toob kaasa elukvaliteedi olulise paranemise. Samuti suurendab see suremisprotsessi väärikust ja vähendab kannatusi (109).
41. Kõigile kroonilise südamepuudulikkusega täiskasvanud patsientidele, kelle sümptomid süvenevad vaatamata optimaalsele ravile, soovitage elukvaliteedi parandamiseks palliatiivset ravi (täpsemaid soovitusi südamepuudulikkusega patsiendi palliatiivravi kohta vt lisast 6).
Tugev positiivne soovitus, keskmine tõendatuse aste
42. Palliatiivravi määramisel konsulteerige ravi juhtinud eriarstiga südamepuudulikkuse optimaalse ravi teemal.
Praktiline soovitus
SIGN-i 2016. aasta, NICE-i 2018. aasta ja Ameerika Kardioloogide Seltsi 2018. aasta südamepuudulikkuse ravijuhendid soovitavad hinnata palliatiivravi
vajadust patsientidel, kes on sümptomaatilised optimaalsest medikamentoossest ravist hoolimata. Ravijuhendites rõhutatakse, et kõikidel südamepuudulikkusega patsientidel ja nende lähedastel peaks olema juurdepääs palliatiivravile (6, 14, 15).
Seitsme kõrge kvaliteediga juhuslikustatud uuringu andmeil põhinevad süstemaatiline ülevaade ja metaanalüüs näitasid palliatiivravi saanud raske südamepuudulikkusega patsientidel elukvaliteedi olulist paranemist ja depressiooni vähenemist (112).
Teine süstemaatiline ülevaade ja metaanalüüs, mis hindas palliatiivravi mõju kaugelearenenud krooniliste haiguste puhul (südamepuudulikkus, vähk, hulgiskleroos, KOK), näitas elukvaliteedi statistiliselt ja kliiniliselt olulist paranemist ning sümptomite vähenemist palliatiivravi saanud patsientidel (113).
Kuigi üheski tõenduse aluseks võetud süstemaatilises ülevaates ja metaanalüüsis ei täheldatud palliatiivravil hospitaliseerimise ega surma riski vähendavat mõju, kaalub töörühma hinnangul palliatiivravist saadud kasu kahju kindlalt üles. Elukvaliteedi parandamine on lõppstaadiumis raske kroonilise haigusega patsiendi puhul üks peamisi ravieesmärke.
Vaata lähemalt kliinilise küsimuse nr 19 soovituse kokkuvõtte tabelit ning tõendusmaterjali kokkuvõtte tabelit.
Eestis 2018. aastal tehtud auditi „Südamepuudulikkusega patsientide ravi kvaliteet“ tulemuste kohaselt diagnoositakse südamepuudulikkust valede kriteeriumide alusel. Samuti on diagnoosi ja kaasuvate seisundite dokumentatsioon puudulik ning kroonilise südamepuudulikkusega patsiendi ravitrajektoor katkeb varsti pärast südamepuudulikkuse dekompensatsiooni tõttu hospitaliseerimist (4).
Rahvusvahelistes ravijuhendites soovitatakse kõigile kroonilise südamepuudulikkusega patsientidele koostada individuaalne käsitlusplaan, mis sisaldaks selgeid suuniseid patsiendi ravi, jälgimise ja nõustamise kohta. See aitab saavutada paremat kontrolli haiguse üle, luua patsiendiga usalduslik suhe ja muuta patsiendi käsitlus terviklikuks. Muuhulgas tagab käsitlusplaan patsiendi sujuvama ülemineku haiglaravilt ambulatoorsesse arstiabisse.
43. Kõigile kroonilise südamepuudulikkusega täiskasvanud patsientidele tuleb parema ravitulemuse saamiseks koostada käsitlusplaan (vt lisa 7 „Kroonilise südamepuudulikkusega patsiendi käsitlusplaan“).
Tugev positiivne soovitus, mõõdukas tõendatuse aste
Juhuslikustatud uuringu andmeil põhinev suur süstemaatiline ülevaade ja metaanalüüs näitasid surma riski ja südamepuudulikkuse dekompensatsiooni tõttu
hospitaliseerimiste arvu olulist vähenemist, kui kroonilise südamepuudulikkusega patsientide puhul rakendati multidistsiplinaarse või juhtumikorraldajaga käsitlusplaani (114). Mitme kvaliteetse juhuslikustatud uuringu andmeil suurendab käsitlusplaani rakendamine südamepuudulikkusega patsientide haigusspetsiifilist elukvaliteeti. Nii muutub patsiendi jälgimine ühtlasemaks, paraneb patsientide haigusteadlikkus ja väheneb korduvate hospitaliseerimiste arv südamepuudulikkuse dekompensatsiooni tõttu. See omakorda vähendab koormust tervishoiusüsteemile tervikuna (114).
Vaata lähemalt kliinilise küsimuse nr 20 soovituse kokkuvõtte tabelit ning tõendusmaterjali kokkuvõtte tabelit.
Südamepuudulikkuse ravitulemused sõltuvad suuresti sellest, kui hästi oskavad patsiendid end ise visiitidevahelisel ajal jälgida. Sümptomeid ei jälgita ja arstiabi ei otsita õigel ajal, võib see viia terviseseisundi olulise halvenemise tõttu hospitaliseerimiseni. Kui patsient jälgib pidevalt südamepuudulikkuse sümptomeid, aitab see ära hoida südamepuudulikkuse rasket dekompensatsiooni. Raviskeemi õigel ajal tõhustades saab hoida ära raskeid komplikatsioone.
Telemeditsiin on laiahaardeline termin, mis hõlmab nii kaugkonsultatsiooni kui ka patsiendi terviseseisundi distantsilt jälgimist. Selleks kasutatakse turvalist informatsiooni- ja kommunikatsioonitehnoloogia lahendust. Eestis on kaugvastuvõtud (sh telefonikonsultatsioon) laialt levinud. Tervisekassa 2020. aastal tehtud küsitluse alusel jäi enamik patsientidest kaugvastuvõtu teenusega rahule.
Töörühm otsustas keskenduda tõendusmaterjali otsingutes uuringutele, mis käsitlevad mitteinvasiivsete telemeditsiini ja -monitooringu meetodite rakendamist südamepuudulikkusega patsientide seas.
44. Kroonilise südamepuudulikkusega patsientide regulaarseks jälgimiseks käsitlusplaanis kokkulepitud intervallidega kasutage parema ravitulemuse saavutamiseks lisaks kontaktvastuvõttudele struktureeritud kaugvastuvõtte.
Tugev positiivne soovitus, mõõdukas tõendatuse aste
45. Struktureeritud kaugvastuvõtt peab sisaldama järgmiseid elemente:
• ravisoostumuse hindamine, ravimite kõrvaltoimete hindamine;
• patsiendi motiveerimine mittemedikamentoossete ravisoovituste järgimiseks;
• raviplaani ülevaatamine;
• sümptomite (tursed, õhupuudus, koormustaluvus) jakaebuste jälgimine;
• füüsiliste parameetrite jälgimine: RR, pulss, kehakaal;
• järgmise visiidiaja kokkuleppimine.Praktiline soovitus
Juhuslikustatud uuringute põhjal vähendas kroonilise südamepuudulikkusega patsientidel mitteinvasiivsete telemeditsiinilahenduste abil (sh telefonikonsultatsioon, mobiilirakenduste kasutamine, vajaduspõhine arsti kaugvastuvõtt) eri terviseparameetrite jälgimine (kehakaal, vererõhk, südamerütm, sümptomid jne) üldsuremuse ja hospitaliseerimise riski (115, 116). Ravisoostumuse parandamisele suunatud sekkumistel oli suurim hospitaliseerimise riski vähendav toime (115).
Tõendatuse astet hinnati kokkuvõttes mõõdukaks. Uuringud erinesid olulisel määral nii sekkumiste kui ka tulemuste poolest. Terviseparameetrite jälgimisega
kaasnes vajaduspõhine patsiendi nõustamine ja arsti või õe kaugvastuvõtt. Mitmes uuringus rõhutati telemeditsiini sekkumisena patsiendi nõustamist, harimist ja ravisoostumuse parandamist. Seetõttu andis töörühm tugeva positiivse soovituse kaugvastuvõtu tegemiseks kroonilise südamepuudulikkusega patsiendi regulaarsel jälgimisel ja loobus soovituste koostamisest ainult telemonitooringu kohta.
Vaata lähemalt kliinilise küsimuse nr 21 soovituse kokkuvõtte tabelit ning tõendusmaterjali kokkuvõtte tabelit.
LISAD
1. Üldised soovitused
Regulaarne kehaline treening parandab südamepuudulikkuse prognoosi ja patsientide elukvaliteeti. Seetõttu on organiseeritud taastusravi või iseseisev treening soovitatav pea kõigile südamepuudulikkusega patsientidele.
Südamepuudulikkusega patsient (NYHA I–III) võib alustada kehalise treeninguga, kui tema kliiniline seisund on olnud 3–4 nädala vältel stabiilne ja südamepuudulikkus on raviga kompenseeritud. Treeningu intensiivsuse hindamise standardmeetod on maksimaalse hapnikutarbimisvõime (VO2max) määramine kardiopulmonaalse koormustesti abil. Kuna kliinilises praktikas ei ole kardiopulmonaalne test alati kättesaadav, võib alternatiivina kasutada tavapärast EKG-koormustesti või kuue minuti kõnnitesti, mille käigus tuleks hinnata kahte parameetrit:
1) südame löögisageduse reserv (ingl heart rate reserve, HRR) ehk puhkeoleku löögisageduse ja maksimaalse löögisageduse erinevus;
2) tajutava koormuse hindamine (ingl rate of perceived exertion, RPE), milleks tuleks kasutada Borgi skaalat (tabel 1).
Soovitatav koormus on 40–70% südame löögisageduse reservist koos Borgi tajutava koormuse hinnanguga 10/20–14/20.
Tabel 1. Borgi skaala
2. Kehalise treeningu põhimõtted
Kestvustreeningut tuleks teha 3–5 korda nädalas vähemalt 20 minutit järjest. Eesmärk on suurendada koormust järk-järgult 60 minutini. Sobiv koormuse tase
on Borgi skaalal 10–14. Sobivad kõndimine, sörkimine, jalgrattasõit ja ujumine.
Oluline on leida patsiendile sobiv harjutusvorm. Lihasjõudu tuleb treenida 2–3 korda nädalas kas jõusaalis, juhendatud treeningprogrammis või kodus võimeldes. Jõutreeningut tehakse suurematele lihasgruppidele enamasti üks seeria, milles on 8–15 kordust. Väsimus viimase seeria lõppedes võiks jääda 10–14 palli piiridesse (Borgi 6–20 skaala järgi).
Sümptomite süvenemisel tuleb treeningkoormust vähendada. Tähtis on alustada treeninguid alati 10–15-minutise soojendusega.
Hingamistreening on soovitatav nendele südamepuudulikkusega patsientidele, kes ei suuda kohe kestvustreeninguga alustada. Hingamistreeningu eesmärk on parandada hapnikutarbimist ja lihasjõudu, et minna seejärel üle kestvus- ja jõutreeningule.
Kehaline aktiivsus on kasulik igas vormis. Seetõttu tuleb julgustada patsiente, kellele ei sobi või ei ole eespool nimetatud treeningud kättesaadavad, olema kehaliselt aktiivne igapäevastes toimingutes (nt koristamine, muruniitmine jm jõukohased majapidamistööd).
* Mineralokortikoidide retseptorite antagoniste on käsitletud haiguse kulgu modifitseeritavate ravimite tabelis, kuna juhuslikustatud kontrolliga uuringutes on tõestatud nende ravimite üld- ja kardiovaskulaarsuremust ning hospitaliseerimise riski vähendav toime.
** Praegu puuduvad perindopriili südamepuudulikkuse kulgu modifitseerivat toimet kinnitavad juhuslikustatud kontrolliga uuringud. Siiski otsustas töörühm, et muudel näidustustel perindopriili saavad patsiendid võivad SP tekke korral selle kasutamist jätkata.
Hgb – hemoglobiin; TSAT – transferriini saturatsioon; FCM – raud-karboksümaltoos
¹ Rauapuuduse diagnoos on aneemiast sõltumatu. Rauapuuduse diagnoosimine südamepuudulikkusega patsientidel peaks baseeruma ülaltoodud näitajatel (hemogramm, ferritiin, TSAT). Klassikaliselt kasutatakse rauapuuduse kriteeriumiks ferritiini sisaldust < 30 μg/L, kuid südamepuudulikkusega patsientide puhul kehtivad teistsugused piirväärtused.
Palliatiivravi eesmärk on vähendada südamepuudulikkusega kaasnevaid sümptomeid, parandada elukvaliteeti ja vältida korduvaid hospitaliseerimisi.
Palliatiivravi on näidustatud eelkõige patsientidele, kes on sümptomaatilised optimaalsest medikamentoossest ravist hoolimata. Vajadus palliatiivravi mõne komponendi (nt psühholoogiline nõustamine) järele võib tekkida haiguse ükskõik millises staadiumis. Seepärast tuleks hinnata patsiendi palliatiivravi vajadust
haiguse igas etapis. Palliatiivravi ei välista muud aktiivravi ja toimub sellega paralleelselt.
Palliatiivravi komponendid
• Fookuses on elukvaliteet ja sümptomite kontroll (õhupuudus, valu, iiveldus jne) ning sümptomite regulaarne hindamine.
• Patsiendile pakutakse psühholoogilist ja spirituaalset tuge ning hinnatakse depressiooni, ärevuse, sotsiaalse isolatsiooni taseme ja koduse toe vajadust. Hinnatakse ka omastehooldajate toimetulekut.
• Patsiendiga arutletakse haiguse olemusest, prognoosist, tema eelistustest ja väärtustest elu lõppu puudutavates küsimustes. Patsient annab nõusoleku või
keeldub elustamisest, samuti räägitakse sümptomite kontrolli võimalustest terminaalses staadiumis ja surmakohast.
• Patsiendiga arutatakse terminaalses staadiumis kardioverter-defibrillaatori deaktiveerimise võimalust.
• Raviskeemi optimeeritakse ja vajaduse korral lõpetatakse järk-järgult ravimite võtmine:
• eesmärk on vähendada kõrvaltoimete esinemist, ravimite interaktsioone ja lihtsustada raviskeemi, et parandada ravisoostumust;
• vaadatakse üle ravimite jätkuv näidustatus ja võimaluse korral lõpetamine (nt statiin, aspiriin primaarseks preventsiooniks) haiguse lõppstaadiumis;
• kõrvaltoimete tekkel korrigeeritakse raviskeemi, näiteks sümptomaatilise hüpotensiooni korral AKEI/ARB-i/BB annuse vähendamine või lõpetamine. Ravimid lõpetatakse ükshaaval ja hoolika jälgimise all;
• protsessis on tähtis koostöö patsiendi ja tema omastega ning nende eelistuste prioriseerimine.
• Palliatiivravi toimub soovitatavalt koostöös multidistsiplinaarse meeskonnaga, kellel on eriväljaõpe.
• Patsientide autonoomia seatakse raviotsuseid tehes esikohale, eriti terminaalses faasis.
Südamepuudulikkusega patsiendi käsitlusplaan perearstiabis
1. Täpsustage südamepuudulikkuse etioloogia.
2. Dokumenteerige kroonilise südamepuudulikkuse diagnoos (k.a raskusaste NYHA klassifikatsiooni alusel) ja patsiendi kaasuvad haigused.
3. Määrake südamepuudulikkuse ravi või hinnake olemasoleva ravi muutmise vajadust. Hinnake palliatiivravi vajadust.
4. Nõustage patsienti ja tema lähedasi südamepuudulikkuse dekompensatsiooni teemal (vt lisa „KSP-ga patsiendi tegevuskava“):
• dekompensatsiooni sümptomid ja kliinilised tunnused;
• patsiendi tegevused ja eneseabivõtted dekompensatsiooni puhul (sh diureetikumid annuse kohandamine);
• millal ja kust abi otsida (sh telefoninumbrid).
5. Hinnake patsiendi edasisuunamise vajadust teise eriala spetsialisti juurde (sh kardioloogile, sisearstile, nefroloogile, taastusraviarstile). Suunake patsient kardioloogile või sisearstile juhul, kui:
• südamepuudulikkuse põhjus ei ole selge;
• südamepuudulikkuse põhjus vajab edasist eriarsti käsitlust;
• SP ravi vajab eriarsti nõu (vt vastava eriala arstiga e-konsulteerimise juhendit).
6. Planeerige regulaarsed visiidid arsti juurde.
7. Kroonilise südamepuudulikkusega (NYHA III–IV) reproduktiivses eas naised suunake rasestumise soovi korral konsultatsioonile kardioloogi ja naistearsti juurde. Naised, kes on juba rasestunud, tuleb suunata raseduse jälgimiseks kohe kõrgema etapi raviasutusse.
Vähemalt kord aastas
• Hinnake südamepuudulikkuse diagnoosi eesmärgiga kinnitada südamepuudulikkuse diagnoosi jätkumist.
• Hinnake patsiendi funktsionaalset seisundit (NYHA klass), vajaduse korral tehke ehhokardiograafia (dokumenteerige LVEF-i muutus).
• Nõustage patsienti südamepuudulikkuse mittemedikamentoosse ravi teemal:
• soovitused igapäevase kehalise aktiivsuse kohta;
• toitumisalased nõuanded, vedelikutarbimine;
• tervisliku eluviisi põhimõtted ja infoallikad.
• Määrake ferritiin, TSAT ja veresuhkur.
• Hinnake ja dokumenteerige patsiendi funktsionaalset võimekust:
• füüsilise koormuse taluvus (vajaduse korral kuue minuti kõnnitest (6MKT));
• liikumist takistavad tegurid, abivahendi vajadus liikumisel;
• vaimse tervise seisund (sh meeleoluhäire esinemine, kognitiivne funktsioon);
• sotsiaalne toimetulek;
• enesehooldusega toimetulek;
• kõrvalabi vajadus;
• töövõime hindamise vajadus.
Käsitlusplaaniga sätestatud visiidid
• Hinnake südamepuudulikkuse sümptomeid ja kliinilisi tunnuseid (sh hüpervoleemia).
• Hinnake südamepuudulikkuse sümptomite mõju patsiendi elukvaliteedile ja igapäevasele toimetulekule.
• Hinnake ravisoostumust ja raviskeemi sobilikkust.
• Nõustage patsienti medikamentoosse ravi teemal:
• ravimite annused ja manustamissagedus;
• ravimite omavaheline sobivus;
• ravimite mõju olulisematele tervisenäitajatele (nt vererõhk, tursed jne);
• ravimite potentsiaalsed ja olemasolevad kõrvaltoimed;
• ravimite koostoimed;
• ravisoostumust toetavad ja raviskeemis püsimist takistavad tegurid.
• Mõõtke vererõhku ja kehakaalu.
• Tehke EKG ja kontrollige järgmisi näitajaid: seerumi elektrolüüdid (N+, K+), hemogramm, kreatiniin (eGFR).
Iga kord pärast südamepuudulikkuse dekompenseerumist (sh hospitaliseerimist SP tõttu)
• Tehke EKG ja kontrollige järgmisi näitajaid: seerumi elektrolüüdid (N+, K+), kreatiniin (eGFR).
• Kui peale hospitaliseerimist on lisandunud uut teavet südamepuudulikkuse kohta, siis arvestage seda ja dokumenteerige muudatused.
• Korraldage uus ehhokardiograafia juhul, kui patsiendi seisund halveneb vaatamata optimaalsele medikamentoossele ravile.
• Hinnake ja dokumenteerige patsiendi funktsionaalset võimekust, sh kõrvalabi vajadust.
Ravijuhend “Kroonilise südamepuudulikkusega täiskasvanud patsiendi käsitlus esmatasandil”
Kinnitatud: 08.06.2021. Avaldatud: 18.01.2022.
Erialad/teemad: Vereringeelundite haigused [I00-I99]
Juhendi kood: RJ-I/52.1-2021
“Kroonilise südamepuudulikkusega täiskasvanud patsiendi käsitlus esmatasandil. Ravijuhend. RJ-I/52.1-2021. Eesti Haigekassa 2021.” on leitav veebilehel Ravijuhend.ee SIIN.
Ravijuhendite koostamist koordineerib Tartu Ülikool ja rahastab Tervisekassa.
Ravijuhendi koostajate huvide deklaratsioonide koondandmed, tõenduse ja soovituste kokkuvõtte tabelid ning koosolekute protokollid on kättesaadavad veebiaadressil www.ravijuhend.ee. Ravijuhendi on kinnitanud Ravijuhendite Nõukoda 2021. a.
Ravijuhend on valminud vastavalt Eesti ravijuhendite koostamise käsiraamatule (www.ravijuhend.ee)
- Ravijuhend on avaldatud Tervisekassa loal.
Ravijuhendi töörühma liikmed
Ravijuhendi konsultandid
Ravijuhendi sekretariaadi liikmed
Ravijuhendi metoodiline tugi
Iga kliinilise küsimuse kohta koostas sekretariaat tõendusmaterjali kokkuvõtte tabeli ja valmistas ette soovituse koostamise tabeli, kasutades veebipõhist tarkvara GRADEpro. Peale huvipakkuva sekkumise kohta teadusuuringutest leitud kasu ja kahju ning tõendusmaterjali kvaliteedi kaalumist võttis töörühm kliinilise soovituse koostamisel arvesse ka patsientide eelistusi ja väärtushinnanguid, sekkumise vastuvõetavust kõigile sellega seotud osapooltele ja soovitusega kaasneda võivat patsientide ebavõrdsesse olukorda jätmist.
Teadusliku tõenduse kvaliteet (Balshem 2011)¹
| Määratlus | Hinnang |
|---|---|
| Võib olla väga kindel, et sekkumise tegelik mõju on väga lähedane uuringutes antud hinnangutele. | Kõrge |
| Võib olla mõõdukalt kindel, et sekkumise tegelik mõju on lähedane uuringutes antud hinnangutele, kuid see võib ka oluliselt erineda. | Mõõdukas |
| Ei saa olla kindel sekkumise mõjule antud hinnangutes, tegelik mõju võib hinnangutest oluliselt erineda. | Madal |
| Ei saa üldse kindel olla sekkumise mõjule antud hinnangutes, tegelik mõju on tõenäoliselt hinnangutest oluliselt erinev. | Väga madal |
*
¹ Balshem, H., Helfand, M., Schünemann, H.J., Oxman, A.D., Kunz, R., Brozek, J., et al. GRADE guidelines: 3. Rating the quality of evidence. J Clin Epidemiol. 2011; 64 (4): 401–6.
Soovituse tugevus ja suund (Guyatt 2008)²
Soovituse tugevus peegeldab seda, kui kindel võib olla, et sekkumisest saadav kasu ületab võimaliku kahju.
Soovituse tugevuse määravad järgmised tegurid:
– soovitud ja soovimatu toime vahelise erinevuse suurus;
– teadusliku tõenduse kvaliteet;
– patsientide eelistuste varieeruvuse määr;
– ressursikulu.
Tugev soovitus antakse, kui on kindel, et enamik hästi informeeritud patsiente otsustaksid kõnealuse sekkumise kasuks.
Nõrga soovituse puhul on ette näha, et patsiendi suhtumine sekkumise valikusse sõltub isiklikest väärtustest ja eelistustest, ning arst peab olema kindel, et neid on arvestatud.
Tugev soovitus on väljendatud sõnadega „tehke, kasutage“, nõrk soovitus väljenditega „võib teha, kaaluge tegemist“.
Hea tava suunised
Ravijuhend sisaldab suuniseid, mis põhinevad ravijuhendi töörühma liikmete kliinilisel kogemusel ja mis võivad olla praktikas abiks parima ravitulemuse saamisel.
***
² Guyatt, G.H., Oxman, A.D., Vist, G.E., Kunz, R., Falck-Ytter, Y., Alonso-Coello, P., et al. GRADE: an emerging consensus on rating quality of evidence and strength of recommendations. BMJ. 26. 2008; 336 (7650): 924–6.
-
Euvoleemia – Kliiniline seisund, mille puhul puuduvad südamepuudulikkusega patsiendil paispuudulikkuse või vedelikupuuduse sümptomid ja nähud.
-
Hüpervoleemia – Kliiniline seisund, mille puhul esinevad südamepuudulikkusega patsiendil paispuudulikkuse sümptomid või kliinilised tunnused.
-
Südamehaige (kardiaalne) taastusravi – Kompleksne ravimeetod, mille põhikomponendid on kehaline treening, patsiendi nõustamine ja riskifaktorite ning elustiili muutmine, et optimeerida patsiendi elukvaliteeti, võimaldada tal iseseisvalt funktsioneerida ja aktiivset elu elada ning vähendada korduva kardiovaskulaarse haigestumise riski.
-
Südamepuudulikkuse palliatiivravi – Interdistsiplinaarne terviklik aktiivne ravi, mis on suunatud südamepuudulikkusega patsientide ja nende lähedaste elukvaliteedi parandamisele kogu haiguse vältel. Palliatiivse ravi eesmärk on aegsasti märgata, hinnata ja ravida haigusest ning selle ravist tingitud valu, õhupuudust ja teisi kehalisi vaevusi, samuti leevendada psühhosotsiaalseid ja hingelisi kannatusi.
-
Telemeditsiin – Tervishoiuteenuste pakkumine distantsilt info-ja kommunikatsioonitehnika abil, mis hõlmab turvalist meditsiiniandmete ja -informatsiooni edastamist teksti, heli, video või muu kaudu, et haiguseid ennetada, diagnoosida, ravida ja jälgida.
-
Telemonitooring – Eri telekommunikatsioonivahendite ja digitaalsete infotöötlustehnoloogiate kasutamine, et jälgida patsiendi tervislikku seisundit distantsilt.
- Ponikowski P, Voors AA, Anker SD, Bueno H, Cleland JG, Coats AJ, Falk V, González-Juanatey JR, Harjola VP, Jankowska EA, Jessup M, Linde C, Nihoyannopoulos P, Parissis JT, Pieske B, Riley JP, Rosano GM, Ruilope LM, Ruschitzka F, Rutten FH, van der Meer P. 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure: The Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC). Developed with the special contribution of the Heart Failure Association (HFA) of the ESC. Eur J Heart Fail; 2016.
- Cleland JG, Gemmell I, Khand A, Boddy A. Is the prognosis of heart failure improving? Eur J Heart Fail; 1999.
- Desai AS, Stevenson LW. Rehospitalization for heart failure: predict or prevent? Circulation; 2012.
- Eesti Haigekassa. Kliiniline audit „Südamepuudulikkusega patsientide ravi kvaliteet“. 2018.
- Estonian Health Insurance Fund. Estonian Handbook For Guidelines Development 2020.
- NICE, National Institute for Health and Care Excellence. Chronic heart failure in adults: diagnosis and management [NG106]. 2018.
- Shoemaker MJ, Dias KJ, Lefebvre KM, Heick JD, Collins SM. Physical Therapist Clinical Practice Guideline for the Management of Individuals With Heart Failure. Phys Ther; 2020.
- NHFA CSANZ Heart Failure Guidelines Working Group, Atherton JJ, Sindone A, De Pasquale CG, Driscoll A, MacDonald PS, Hopper I, Kistler PM, Briffa T, Wong J, Abhayaratna W, Thomas L, Audehm R, Newton P, O’Loughlin J, Branagan M, Connell C. National Heart Foundation of Australia and Cardiac Society of Australia and New Zealand: Guidelines for the Prevention, Detection, and Management of Heart Failure in Australia 2018. Heart Lung Circ; 2018.
- Lam CSP, Doehner W, Comin-Colet J, Group, IRON, CORE. Iron deficiency in chronic heart failure: case-based practical guidance. ESC Heart Fail. Oct;5(5):764–771; 2018.
- Yancy CW, Januzzi JL Jr, Allen LA, Butler J, Davis LL, Fonarow GC, Ibrahim NE, Jessup M, Lindenfeld J, Maddox TM, Masoudi FA, Motiwala SR, Patterson JH, Walsh MN, Wasserman A. 2017 ACC Expert Consensus Decision Pathway for Optimization of Heart Failure Treatment: Answers to 10 Pivotal Issues About Heart Failure With Reduced Ejection Fraction:A Report of the American College of Cardiology Task Force on Expert Consensus Decision Pathways. J Am Coll Cardiol.; 2018.
- Ezekowitz JA, O’Meara E, McDonald MA, Abrams H, Chan M, Ducharme A, Giannetti N, Grzeslo A, Hamilton PG, Heckman GA, Howlett JG, Koshman SL, Lepage S, McKelvie RS, Moe GW, Rajda M, Swiggum E, Virani SA, Zieroth S, Al-Hesayen A, Cohen-Solal A, D’Astous M, De S, Estrella-Holder E, Fremes S, Green L, Haddad H, Harkness K, Hernandez AF, Kouz S, LeBlanc MH, Masoudi FA, Ross HJ, Roussin A, Sussex B. 2017 Comprehensive Update of the Canadian Cardiovascular Society Guidelines for the Management of Heart Failure. Can J Cardiol; 2017.
- Kim MS, Lee JH, Kim EJ, Park DG, Park SJ, Park JJ, Shin MS, Yoo BS, Youn JC, Lee SE, Ihm SH, Jang SY, Jo SH, Cho JY, Cho HJ, Choi S, Choi JO, Han SW, Hwang KK, Jeon ES, Cho MC, Chae SC, Choi DJ. Korean Guidelines for Diagnosis and Management of Chronic Heart Failure. Korean Circ J.; 2017.
- WRITING COMMITTEE MEMBERS, ACC/AHA/HFSA Focused Update on New Pharmacological Therapy for Heart Failure: An Update of the 2013 ACCF/AHA Guideline for the Management of Heart Failure: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Failure Society of America. J Card Fail; 2016.
- Yancy CW, Jessup M, Bozkurt B, Butler J, CaseyJr DE, Colvin MM, Drazner MH, Fillippatos GS, Fonarow GC, Givertz MM, Hollenberg SM, Lindenfeld J, Masoudi FA, McBride PE, Peterson PN, Stevenson LW, Westlake C. 2017 ACC/AHA/HFSA Focused Update of the 2013 ACCF/ AHA Guideline for the Management of Heart Failure: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Failure Society of America. American College of Cardiology Foundation, the American Heart Association, Inc., and the Heart Failure Society of America; 2017.
- SIGN 147. Management of chronic heart failure. 2016.
- Cowie MR, Struthers AD, Wood DA, et al. Value of natriuretic peptides in assessment of patients with possible new heart failure in primary care. Lancet; 1997.
- Nielsen LS, Svanegaard J, Klitgaard NA, Egeblad H. N-terminal pro-brain natriuretic peptide for discriminating between cardiac and non-cardiac dyspnoea. European Journal of Heart Failure; 2004.
- Kelder JC, Cramer MJ, Verweij WM, Grobbee DE, Hoes AW. Clinical utility of three B-type natriuretic peptide assays for the initial diagnostic assessment of new slow-onset heart failure. Journal of Cardiac Failure; 2011.
- O’Shea P, Daly R, Kasim S, Tormey WP. B-type natriuretic peptide in the cardiology department. Irish Medical Journal; 2012.
- Taylor CJ, Roalfe AK, Iles R, Hobbs FR, investigators R, Barton P et al. Primary care REFerral for EchocaRdiogram (REFER) in heart failure: a diagnostic accuracy study. British Journal of General Practice; 2017.
- Verdu JM, Comin-Colet J, Domingo M, Lupon J, Gomez M, Molina L et al. Rapid point-of-care NT-proBNP optimal cut-off point for heart failure diagnosis in primary care. Revista Española de Cardiología.; 2012.
- Zaphiriou A, Robb S, Murray-Thomas T, Mendez G, Fox K, McDonagh T et al. The diagnostic accuracy of plasma BNP and NT-proBNP in patients referred from primary care with suspected heart failure: results of the UK natriuretic peptide study. Journal of Heart Failure; 2005.
- Zuber M, Cuculi F, Attenhofer Jost CH, Kipfer P, Buser P, Seifert B et al. Value of brain natriuretic peptides in primary care patients with the clinical diagnosis of chronic heart failure. Scandinavian Cardiovascular Journal; 2009.
- Maisel A, Mueller C, Adams K, Anker SD, Aspromonte N, Cleland JGF, Cohen-Solal A, Dahlstrom U, DeMaria A, DiSomma S, Filippatos GS, Fonarow GC, Jourdain P, Komajda M, Liu PP, McDonagh T, McDonald K, Mebazaa A, Nieminen MS, Peacock WF, Tubaro M, Valle R, Vanderhyden M, Yancy CW, Zannad F, Braunwald E. State of the art: using natriuretic peptide levels in clinical practice. Eur J Heart Fail; 2008.
- Madamanchi C, Alhosaini H, Sumida A, Runge MS. Obesity and natriuretic peptides, BNP and NT-proBNP: Mechanisms and diagnostic implications for heart failure. Int J Cardiol; 2014.
- Kellett J. Prediction of mortality of patients with suspected heart failure by brain natriuretic peptide concentrations > 100 pg/ml: comparison of a clinical model with brain natriuretic peptide concentrations. Heart.; 2006.
- Salah K, Stienen S, Pinto YM, et al. Prognosis and NT-proBNP in heart failure patients with preserved versus reduced ejection fraction. Heart; 2019.
- Colin-Ramirez, McAlister FA, Zheng Y, Sharma S, Armstrong PW, Ezekowitz JA. The long-term effects of dietary sodium restriction on clinical outcomes in patients with heart failure. The SODIUM-HF (Study of Dietary Intervention Under 100 mmol in Heart Failure): a pilot study. American Heart Journal; 2015.
- Aliti GB, Rabelo ER, Clausell N, Rohde LE, Biolo A, Beck-da-Silva L. Aggressive fluid and sodium restriction in acute decompensated heart failure: a randomized clinical trial. JAMA Intern Med.; 2013.
- Velloso LG, Alonso RR, Ciscato CM, Barretto AC, Bellotti G, Pileggi F. Diet with usual salt allowance in hospital treatment of congestive heart failure [in Portuguese]. Arq Bras Cardiol.; 1991.
- Colin Ramírez E, Castillo Martínez L, Orea Tejeda A, Rebollar González V, Narváez David R, Asensio Lafuente E. Effects of a nutritional intervention on body composition, clinical status, and quality of life in patients with heart failure. Nutrition; 2004.
- Hummel SL, Karmally W, Gillespie BW, et al. Geriatric Out-of-Hospital Randomized Meal Trial in Heart Failure (GOURMET-HF) pilot randomized trial: primary results. J Card Fail.; 2017.
- Mahtani KR, Heneghan C, Onakpoya I, et al. Reduced Salt Intake for Heart Failure: A Systematic Review. JAMA Intern Med.; 2018.
- Philipson H, Ekman I, Forslund HB, Swedberg K, Schaufelberger M. Salt and fluid restriction is effective in patients with chronic heart failure. Eur J Heart Fail.; 2013.
- Doukky R, Avery E, Mangla A, et al. Impact of Dietary Sodium Restriction on Heart Failure Outcomes. JACC Heart Fail; 2016.
- Burgermaster M, Rudel R, Seres D. Dietary Sodium Restriction for Heart Failure: A Systematic Review of Intervention Outcomes and Behavioral Determinants. Am J Med; 2020.
- Paterna S, Parrinello G, Cannizzaro S, et al. Medium term effects of different dosage of diuretic, sodium, and fluid administration on neurohormonal and clinical outcome in patients with recently compensated heart failure. Am J Cardiol; 2009.
- Holst M, Strömberg A, Lindholm M, Willenheimer R. Liberal versus restricted fluid prescription in stabilised patients with chronic heart failure: result of a randomised cross-over study of the effects on health-related quality of life, physical capacity, thirst and morbidity. Scand Cardiovasc J; 2008.
- Albert NM, Nutter B, Forney J, Slifcak E, Tang WH. A Randomized Controlled Pilot Study of Outcomesof Strict Allowance of Fluid Therapy in HyponatremicHeart Failure (SALT-HF). J Card Fail.; 2013.
- Travers B, O’Loughlin C, Murphy NF, et al. Fluid restriction in the management of decompensated heart failure: no impact on time to clinical stability. J Card Fail; 2007.
- Li Y, Fu B, Qian X. Liberal Versus Restricted Fluid Administration in Heart Failure Patients. Int Heart J.; 2015.
- Reilly CM, Higgins M, Smith A, Culler SD, Dunbar S. Isolating the Benefits of Fluid Restriction in Patients with Heart Failure: A Pilot Study. European Journal of Cardiovascular Nursing; 2015.
- Lavie CJ, Sharma A, Alpert MA, De Schutter A, Lopez-Jimenez F, Milani RV, Ventura HO. Update on Obesity and Obesity Paradox in Heart Failure. Prog Cardiovasc Dis; 2016.
- Mahajan R, Stokes M, Elliott A, et al. Complex interaction of obesity, intentional weight loss and heart failure: a systematic review and meta- analysis. Heart; 2020.
- Beck-de-Silva L, Higginson L, Fraser M, Williams K, Haddad H. Effect of orlistat in obese patients with heart failure: a pilot study. Congest Heart Fail; 2005.
- Evangelista LS, Heber D, Li Z, Bowerman S, Hamilton MA, Fonarrow GC. Reduced body weight and adiposity with a high-protein diet improved functional status, lipid profiles, glycaemic control and quality of life in patients with heart failure: a feasibility study. J Cardiovasc Nurs.; 2009.
- Kitzman DW, Brubaker P, Morgan T et al. Effect of Caloric Restriction or Aerobic Exercise Training on Peak Oxygen Consumption and Quality of Life in Obese Older Patients With Heart Failure With Preserved Ejection Fraction: A Randomized Clinical Trial. JAMA; 2016.
- Orandi BJ, Purvis JW, Cannon RM, et al. Bariatric surgery to achieve transplant in end-stage organ disease patients: A systematic review and meta-analysis. Am J Sur; 2020.
- Pitsi, et al. Eesti toitumis- ja liikumissoovitused 2015. Tervise Arengu Instituut. Tallinn. 2017.
- Duncan K, Pozehl B, Hertzog M, Norman JF. Psychological responses and adherence to exercise in heart failure. Rehabil Nurs; 2014.
- Flynn KE, Piña IL, Whellan DJ, Lin L, Blumenthal JA, Ellis SJ, Fine LJ, Howlett JG, Keteyian SJ, Kitzman DW, Kraus WE, Miller NH, Schulman KA, Spertus JA, O’Connor CM, Weinfurt KP, HF-ACTION Investigators. Effects of exercise training on health status in patients with chronic heart failure. JAMA; 2009.
- Brodie DA, Inoue A. Motivational interviewing to promote physical activity for people with chronic heart failure. Journal of advanced nursing; 2005.
- Schertz A, Herbeck Belnap B, Chavanon ML, Edelmann F, Wachter R, Herrmann-Lingen C. Motivational interviewing can support physical activity in elderly patients with diastolic heart failure: restults from a pilot study. ESC heart failure; 2019.
- Brodie DA, Inoue A, Shaw DG. Motivational interviewing to change quality of life for people with chronic heart failure: a randomised controlled trial. International journal of nursing studies; 2008.
- Piepoli MF, Davos C, Francis DP, Coats AJ. Exercise training meta-analysis of trials in patients with chronic heart failure (ExTraMATCH). BMJ; 2004.
- Belardinelli R, Georgiou D, Ginzton L, Cianci G, Purcaro A. Effects of moderate exercise training on thallium uptake and contractile response to low-dose dobutamine of dysfunctional myocardium in patients with ischemic cardiomyopathy. Circulation; 1998.
- Haykowsky MJ, Liang Y, Pechter D, Jones LW, McAlister FA, Clark AM. Meta-analysis of the effect of exercise training on left ventricular remodeling in heart failure patients: the benefit depends on the type of training performed. Journal of the American College of Cardiology; 2007.
- Long L, Mordi IR, Bridges C, Sagar VA, Davies EJ, Coats AJS, Dalal H, Rees K, Singh SJ, Taylor RS. Exercise-based cardiac rehabilitation for adults with heart failure. Cochrane Database of Systematic Reviews; 2019.
- Zannad F, Ferreira JP, Pocock SJ, Anker SD, Butler J, Filippatos G, Brueckmann M, Ofstad AP, Pfarr E, Jamal W, Packer M. SGLT2 inhibitors in patients with heart failure with reduced ejection fraction: a meta-analysis of the EMPEROR-Reduced and DAPA-HF trials. Lancet; 2020.
- Butler J, Usman MS, Khan MS, et al. Efficacy and safety of SGLT2 inhibitors in heart failure: systematic review and meta-analysis. ESC Heart Fail; 2020.
- Migliavaca CB, Stein C, Colpani V, Eibel B, Bgeginski R, Simões MV, Rohde LE, Falavigna M. High-dose versus low-dose angiotensin converting enzyme inhibitors in heart failure: systematic review and meta-analysis. Open Heart; 2020 Aug.
- Bœuf-Gibot S, Pereira B, Imbert J, Kerroum H, Menini T, Lafarge E, De Carvalho M, Vorilhon P, Boussageon R, Vaillant-Roussel H. Benefits and adverse effects of ACE inhibitors in patients with heart failure with reduced ejection fraction: a systematic review and meta-analysis. Eur J Clin Pharmacol; 2020 Oct 17.
- Al-Gobari M, Al-Aqeel S, Gueyffier F, Burnand B. Effectiveness of drug interventions to prevent sudden cardiac death in patients with heart failure and reduced ejection fraction: an overview of systematic reviews. BMJ Open; 2018 Jul 28.
- Xie W, Zheng F, Song X, Zhong B, Yan L. Renin-angiotensin-aldosterone system blockers for heart failure with reduced ejection fraction or left ventricular dysfunction: Network meta-analysis. Int J Cardiol; 2016 Feb 15.
- Turgeon RD, Kolber MR, Loewen P, Ellis U, McCormack JP. Higher versus lower doses of ACE inhibitors, angiotensin-2 receptor blockers and beta-blockers in heart failure with reduced ejection fraction: Systematic review and meta-analysis. PLoS One; 2019.
- Granger CB, McMurray JJV, Yusuf S, et al. Effects of candesartan in patients with chronic heart failure and reduced left-ventricular systolic function intolerant to angiotensin-converting-enzyme inhibitors: the CHARM-alternative trial. Lancet; 2003.
- Kraai IH, Vermeulen KM, Luttik MLA, et al. Preferences of heart failure patients in daily clinical practice: quality of life or longevity? Eur J Heart Fail; 2013.
- Seferovic PM, Ponikowski P, Anker SD, Bauersachs J, Chioncel O, Cleland JGF, de Boer RA, Drexel H, Ben,Gal T, Hill L, Jaarsma T, Jankowska EA, Anker MS, Lainscak M, Lewis BS, McDonagh T, Metra M, Milicic D, Mullens W, Piepoli MF, Rosano G, Ruschitzka F, Volterrani M, Voors AA, Filippatos G, Coats AJS. Clinical practice update on heart failure 2019: pharmacotherapy, procedures, devices and patient management. European journal of heart failure; 2019.
- McMurray JJ, Packer M, Desai AS, Gong J, Lefkowitz MP, Rizkala AR, Rouleau JL, Shi VC, Solomon SD, Swedberg K, Zile MR, PARADIGM- HF Investigators and Committees. Angiotensin-neprilysin inhibition versus enalapril in heart failure. The New England journal of medicine; 2014.
- Zhang H, Huang T, Shen W, Xu X, Yang P, Zhu D, Fang H, Wan H, Wu T, Wu Y, Wu Q. Efficacy and safety of sacubitril-valsartan in heart failure: a meta-analysis of randomized controlled trials. ESC heart failure; 2020.
- Wang Y, Zhou R, Lu C, Chen Q, Xu T, Li D. Effects of the Angiotensin- Receptor Neprilysin Inhibitor on Cardiac Reverse. Journal of the American Heart Association; 2019.
- Yancy CW, Januzzi JL Jr, Allen LA, Butler J, Davis LL, Fonarow GC, Ibrahim NE, Jessup M, Lindenfeld J, Maddox TM, Masoudi FA, Motiwala SR, Patterson JH, Walsh MN, Wasserman A. 2017 ACC Expert Consensus Decision Pathway for Optimization of Heart Failure Treatment: Answers to 10 Pivotal Issues About Heart Failure With Reduced Ejection Fraction: A Report of the American College of Cardiology Task Force on Expert Consensus Decision Pathways. J Am Coll Cardiol; 2017.
- Ziff OJ, Samra M, Howard JP, Bromage DI, Ruschitzka F, Francis DP, Kotecha D. Beta-blocker efficacy across different cardiovascular indications: an umbrella review and meta-analytic assessment. BMC Med; 2020.
- Cleland JGF, Bunting KV, Flather MD, Altman DG, Holmes J, Coats AJS, Manzano L, McMurray JJV, Ruschitzka F, van Veldhuisen DJ, von Lueder TG, Böhm M, Andersson B, Kjekshus J, Packer M, Rigby AS, Rosano G, Wedel H, Hjalmarson Å, Wikstrand J, Kotecha D. Beta-blockers in Heart Failure Collaborative Group. Beta-blockers for heart failure with reduced,mid-range, and preserved ejection fraction: an individual patient-level analysis of double-blind randomized trials. Eur Heart J; 2018.
- Kotecha D, Manzano L, Krum H, Rosano G, Holmes J, Altman DG, Collins PD, Packer M, Wikstrand J, Coats AJ, Cleland JG, Kirchhof P, von Lueder TG, Rigby AS, Andersson B, Lip GY, van Veldhuisen DJ, Shibata MC, Wedel H, Böhm M, Flather MD. Effect of age and sex on efficacy and tolerability of β blockers in patients with heart failure with reduced ejection fraction: individual patient data meta-analysis. BMJ; 2016.
- Berbenetz NM, Mrkobrada M. Mineralocorticoid receptor antagonists for heart failure: systematic review and meta-analysis. BMC Cardiovasc Disord; 2016.
- Cicoira M, Zanolla L, Rossi A, Golia G, Franceschini L, Brighetti G, Marino P, Zardini P. Long-term, dose-dependent effects of spironolactone on left ventricular function and exercise tolerance in patients with chronic heart failure. J Am Coll Cardiol; 2002.
- Zannad F, Gattis Stough W, Rossignol P, Bauersachs J, McMurray JJ, Swedberg K, Struthers AD, Voors AA, Ruilope LM, Bakris GL, O’Connor CM, Gheorghiade M, Mentz RJ, Cohen-Solal A, Maggioni AP, Beygui F, Filippatos GS, Massy ZA, Pathak A, Piña IL, Sabbah HN, Sica DA, Tavazzi L, Pitt B. Mineralocorticoid receptor antagonists for heart failure with reduced ejection fraction: integrating evidence into clinical practice. Eur Heart J.; 2012.
- Lee D, Wilson K, Akehurst R, Cowie MR, Zannad F, Krum H, et al. Cost- effectiveness of eplerenone in patients with systolic heart failure and mild symptoms. Heart; 2014.
- Tilson L, McGowan B, Ryan M, Barry M. Cost-effectiveness of spironolactone in patients with severe heart failure. Irish Journal of Medical Science; 2003.
- Seferović PM, Fragasso G, Petrie M, Mullens W, Ferrari R, Thum T, Bauersachs J, Anker SD, Ray R, Çavuşoğlu Y, Polovina M, Metra M, Ambrosio G, Prasad K, Seferović J, Jhund PS, Dattilo G, Čelutkiene J, Piepoli M, Moura B, Chioncel O, Ben Gal T, Heymans S, Jaarsma T, Hill L, Lopatin Y, Lyon AR, Ponikowski P, Lainščak M, Jankowska E, Mueller C, Cosentino F, Lund LH, Filippatos GS, Ruschitzka F, Coats AJS, Rosano GMC. Heart Failure Association of the European Society of Cardiology update on sodium-glucose co-transporter 2 inhibitors in heart failure. Eur J Heart Fail; 2020.
- O’Meara E, McDonald M, Chan M, Ducharme A, Ezekowitz JA, Giannetti N, Grzeslo A, Heckman GA, Howlett JG, Koshman SL, Lepage S, Mielniczuk LM, Moe GW, Swiggum E, Toma M, Virani SA, Zieroth S, DeS, Matteau S, Parent MC, Asgar AW, Cohen G, Fine N, Davis M, Verma S, Cherney D, Abrams H, Al-Hesayen A, Cohen-Solal A, D’Astous M, Delgado DH, Desplantie O, Estrella-Holder E, Green L, Haddad H, Harkness K, Hernandez AF, Kouz S, LeBlanc MH, Lee D, Masoudi FA, McKelvie RS, Rajda M, Ross HJ, Sussex B. CCS/CHFS Heart Failure Guidelines: Clinical Trial Update on Functional Mitral Regurgitation, SGLT2 Inhibitors, ARNI in HFpEF, and Tafamidis in Amyloidosis. Can J Cardiol; 2020.
- Eesti haigekassa. Kodade virvendusarütmia (KVA) ravi- ja käsitlusjuhend (RJ- I/27.1-2018). 2018.
- Hood, Jr. WB, Dans AL, Guyatt GH, Jaeschke R, McMurray JJV. Digitalis for treatment of heart failure in patients in sinus rhythm. Cochrane Database of Systematic Reviews; 2014.
- Rathore SS, Curtis JP, Wang Y, Bristow MR, Krumholz HM. Association of serum digoxin concentration and outcomes in patients with heart failure. JAMA; 2003.
- Negi PC, Dev M, Paul P, Pal Singh D, Rathoure S, Kumar R, Dhiman A, Kandoria A, Ganju N, Sharma R, Bhardwaj R, Merwaha R, Asotra S, Mahajan K, Sondhi S, Rao S. Prevalence, risk factors, and significance of iron deficiency and anemia in nonischemic heart failure patients with reduced ejection fraction from a Himachal Pradesh heart failure registry. Indian Heart J.; 2018.
- Beale AL, Warren JL, Roberts N, Meyer P, Townsend NP, Kaye D. Iron deficiency in heart failure with preserved ejection fraction: a systematic review and meta-analysis. Open Heart.; 2019.
- Zhang J, Shengda H, Yufeng J, Yafeng Z. Efficacy and safety of iron therapy in patients with chronic heart failure and iron deficiency: a systematic review and meta-analysis based on 15 randomised controlled trials. Postgrad Med. J; 2020.
- Nanas JN, Matsouka C, Karageorgopoulos D, Leonti A, Tsolakis E, Drakos SG, et al. Etiology of anemia in patients with advanced heart failure. J Am Coll Cardiol; 2006.
- Mozaffarian D, Nye R, Levy WC. Anemia predicts mortality in severe heart failure: the prospective randomized amlodipine survival evaluation (PRAISE). J Am Coll Cardiol; 2003.
- Kosiborod M, Smith GL, Radford MJ, Foody JM, Krumholz HM. The prognostic importance of anemia in patients with heart failure. Am J Med; 2003.
- Çavuşoğlu Y, Altay H, Çetiner M, Güvenç TS, Temizhan A, Ural D, Yeşilbursa D, Yıldırım N, Yılmaz MB. Iron deficiency and anemia in heart failure. Turk Kardiyol Dern Ars.; 2017.
- Avni T, Bieber A, Grossman A, Green H, Leibovici L, Gafter-Gvili A. The safety of intravenous iron preparations: systematic review and meta- analysis. Mayo Clin Proc; 2015.
- Theidel U, Väätäinen S, Martikainen J, Soini E, Hardt T, Doehner W. Budget impact of intravenous iron therapy with ferric carboxymaltose in patients with chronic heart failure and iron deficiency in Germany. EpubESC Heart Fail; 2017.
- Walter E, Bauer M, Ressl S. Cost⎼effectiveness of ferric carboxymaltose in patients with Iron deficiency and chronic heart failure in Austria. Value Health; 2015.
- Simonavičius J, Knackstedt C, Brunner-La Rocca HP. Loop diuretics in chronic heart failure: how to manage congestion? Heart Fail Rev; 2019.
- Faris RF, Flather M, Purcell H, Poole-Wilson PA, Coats AJS. Diuretics for heart failure. Cochrane Database of Systematic Reviews; 2012.
- Täger T, Fröhlich H, Seiz M, Katus HA, Frankenstein L. READY: relative efficacy of loop diuretics in patients with chronic systolic heart failure – a systematic review and network meta-analysis of randomised trials. Heart Fail Rev; 2019.
- Cardoso JN, Del Carlo CH, Oliveira Junior MT, Ochiai ME, Kalil Filho R, Barretto ACP. Infection in Patients with Decompensated Heart Failure: In-Hospital Mortality and Outcome. Arq Bras Cardiol; 2018.
- Hak E, Verheij TJ, van Essen GA, Lafeber AB, Grobbee DE, Hoes AW. Prognostic factors for influenza-associated hospitalization and death during an epidemic. Epidemiol Infect. Apr, 126(2):261–8; 2001.
- Rodrigues BS, David C, Costa J, Ferreira JJ, Pinto FJ, Caldeira D. Influenza vaccination in patients with heart failure: a systematic review and meta- analysis of observational studies. Heart; 2020.
- Modin D, Jørgensen ME, Gislason G, et al. Influenza vaccine in heart failure. Circulation; 2019.
- Kaya H, Beton O, Acar G, et al. Influence of influenza vaccination on recurrent hospitalization in patients with heart failure. Herz; 2017.
- Gil-Prieto R, Pascual-Garcia R, Walter S, Álvaro-Meca A, Gil-De-Miguel Á. Risk of hospitalization due to pneumococcal disease in adults in Spain. The CORIENNE study. Hum Vaccin Immunother; 2016.
- Wu W-C, Jiang L,Friedmann PD, et al. Association between process quality measures for heart failure and mortality among US veterans. Am Heart J; 2014.
- Antunes MM, Duarte GS, Brito D, Borges M, Costa J, Ferreira JJ, Pinto FJ, Caldeira D. Pneumococcal vaccination in adults at very-high risk or established cardiovascular disease: systematic review and meta-analysis. Eur Heart J Qual Care Clin Outcomes.; 2020.
- Luddington L, Cox S, Higginson I, Livesley B. The need for palliative care for patients with non-cancer diseases: a review of the evidence. International journal of palliative nursing; 2001.
- O’Leary N, Murphy NF, O’Loughlin C, Tiernan E, McDonald K. A comparative study of the palliative care needs of heart failure and cancer. European journal of heart failure; 2009.
- Sobanski PZ, Alt-Epping B, Currow DC, Goodlin SJ, Grodzicki T, Hogg K, Janssen DJA, Johnson MJ, Krajnik M, Leget C, Martínez-Sellés M, Moroni M, Mueller PS, Ryder M, Simon ST, Stowe E, Larkin PJ. Palliative care for people living with heart failure: European Association for Palliative Care Task Force expert position statement. Cardiovascular research; 2020.
- Rogers JG, Patel CB, Mentz RJ, Granger BB, Steinhauser KE, Fiuzat M, Adams PA, Speck A, Johnson KS, Krishnamoorthy A, Yang H, Anstrom KJ, Dodson GC, Taylor DH Jr, Kirchner JL, Mark DB, O’Connor CM, Tulsky JA. Palliative Care in Heart Failure: The PAL-HF Randomized, Controlled Clinical Trial. Journal of the American College of Cardiology; 2017.
- Wong FK, Ng AY, Lee PH, Lam PT, Ng JS, Ng NH, Sham MM. Effects of a transitional palliative care model on patients with end-stage heart. Heart (British Cardiac Society); 2016.
- Zhou K, Mao Y. Palliative care in heart failure: A meta-analysis of randomized controlled trials. Herz; 2019.
- Kavalieratos D, Corbelli J, Zhang D, Dionne-Odom JN, Ernecoff NC, Hanmer J, Hoydich ZP, Ikejiani DZ, Klein-Fedyshin M, Zimmermann C, Morton SC, Arnold RM, Heller L, Schenker Y. Association Between Palliative Care and Patient and Caregiver Outcomes: A Systematic Review and Meta-analysis. JAMA; 2016.
- Takeda A, Martin N, Taylor RS, Taylor SJ. Disease management interventions for heart failure. Cochrane Database Syst Rev; 2019 Jan 8.
- Ding H, Chen SH, Edwards I, Jayasena R, Doecke J, Layland J, Yang IA, Maiorana A. Effects of Different Telemonitoring Strategies on Chronic Heart Failure Care: Systematic Review and Subgroup Meta-Analysis. J Med Internet Res.; 2020 Nov.
- Zhu Y, Gu X, Xu C. Effectiveness of telemedicine systems for adults with heart failure: a meta-analysis of randomized controlled trials. Heart Fail Rev; 2020 Mar.
PS! Ravijuhendi dokumente (koosolekute protokollid, huvide deklaratsioonide koond, käsitlusala, rakenduskava ja teemaalgatuse dokumenti) näed Tervisekassa veebilehel Ravijuhend.ee SIIN.
Ravijuhend ei asenda tervishoiutöötaja individuaalset vastutust teha õigeid (ravi)otsuseid konkreetsest inimesest lähtudes.